
- DAZ.online
- DAZ / AZ
- DAZ 37/2005
- Interdisziplinäre Verkn...
Klinische Pharmazie
Interdisziplinäre Verknüpfungen erwünscht
Das Motto des Workshops der DPhG-Fachgruppe Klinische Pharmazie "Klinische Pharmazie – Apothekerinnen und Apotheker als Innovatoren im Gesundheitswesen" signalisiert nach Einschätzung der Vizepräsidentin der Apothekerkammer Nordrhein, Elisabeth Thesing-Bleck, eine Aufbruchstimmung, die der Berufsstand dringend brauche. Die Methoden und Ergebnisse der Klinischen Pharmazie seien noch zu wenig bekannt und müssten in die Praxis umgesetzt werden. Nur eine nachprüfbare, verbindliche, evidenzbasierte und strukturierte Beratung sichere in Zukunft die Apothekenpflicht der Arzneimittel.
Gastgeberin des Workshops war Prof. Dr. Stephanie Läer, die den Lehrstuhl in Düsseldorf erst Ende 2004 übernommen hatte. Sie machte deutlich, dass der Begriff der Innovation in dem mutig gewählten Motto sich nicht nur auf Technologien und Produkte, sondern auch auf Dienstleistungen und Programme beziehe.
Neue Daten zur Lehre
Wie in der Vergangenheit erwartet, ist die Einführung des neuen Faches durch sehr unterschiedliche Vorgehensweisen an den verschiedenen Instituten geprägt. Unterschiedliche Konzeptionen und personelle Voraussetzungen prägen ein sehr heterogenes Bild der Lehrveranstaltungen. Doch sind die Fortschritte im Vergleich zu den zurückliegenden Jahren unverkennbar.
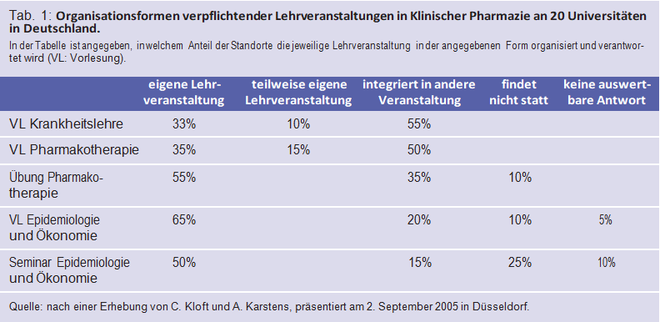
Die Ergebnisse einer Befragung aller deutschen pharmazeutischen Hochschulinstitute durch Priv.-Doz. Dr. Charlotte Kloft, Berlin, und Astrid Karstens, Mainz, wurden von Priv.-Doz. Dr. Georg Hempel, Münster, und Astrid Karstens präsentiert. Aus 20 der 22 befragten Universitätsstandorte gingen Antworten ein, nicht jedoch aus Braunschweig und Tübingen. Die nachfolgenden Prozentangaben beziehen sich auf die 20 vorliegenden Antworten.
Demnach gelten für das vorgeschriebene Seminar in Klinischer Pharmazie die folgenden Rahmenbedingungen:
- An 40% der Standorte besteht eine eigenständige Verantwortung der Klinischen Pharmazie für das Seminar, an 20% ist dafür die Pharmakologie, an 15% die Chemie und sonst eine Kombination mehrerer Fächer verantwortlich.
- An 40% der Standorte lehrt ein Professor, Hochschul- oder Privatdozent oder Juniorprofessor (alle nachfolgend mit dem Sammelbegriff Dozent zusammengefasst) für Klinische Pharmazie das Seminar, an 35% ein Dozent eines anderen Faches.
- An 40% der Standorte unterschreibt ein Dozent der Klinischen Pharmazie den Schein des Seminars, an 25% ein Dozent der Pharmakologie, an 20% ein Dozent der Chemie.
In welcher unterschiedlichen Weise die weiteren Lehrveranstaltungen umgesetzt werden, wird in Tabelle 1 dargestellt. Ebenso vielfältig wie die Organisationsformen sind die Qualifikationen der Referenten:
- Die Vorlesung Krankheitslehre wird an 45% der Standorte von einem Dozenten für Pharmakologie und in 20% von einem Dozenten für Klinische Pharmazie, teilweise in Kombination mit anderen Lehrenden angeboten.
- Die Vorlesung Pharmakotherapie wird zu 40% von einem Pharmakologen, zu 20% von einem Mediziner, zu 10% von einem Klinischen Pharmazeuten und zu 15% in Zusammenarbeit zwischen Klinischer Pharmazie und Pharmakologie veranstaltet.
- Noch heterogener ist die Verteilung der Lehrenden in Pharmakoepidemiologie und -ökonomie.
Insbesondere im Fach Krankheitslehre gilt die interdisziplinäre Verknüpfung als wünschenswert, aber dabei müsse auch auf die pharmazeutischen Aspekte eingegangen werden. Auch sonst wird der hohe Anteil integrierter Lehrveranstaltungen als positiv betrachtet, sofern dabei tatsächlich die klinisch-pharmazeutischen Inhalte vermittelt werden.
An 75% der Standorte wird ein Wahlpflichtfach aus der Klinischen Pharmazie angeboten, das beispielsweise eine Kooperation mit Krankenhausapotheken, die Arbeit an Patienten oder die Mitarbeit an Forschungsprojekten zum Inhalt haben kann. Angesichts der früher geäußerten Sorgen bezüglich der Umsetzung der Pflichtveranstaltungen können die zahlreichen Wahlpflichtangebote als erfreuliches Signal für die erfolgreiche Umsetzung des Faches angesehen werden. Manche unklare Antworten deuten die Urheber der Befragung als Zeichen für unklare Zuständigkeiten. Außerdem sei häufig noch kein Gesamtkonzept für die Umsetzung des Faches erkennbar. Daher sei noch viel für die Etablierung des Faches zu tun.
Aktuell im Wintersemester: Prüfungen im neuen Fach
Die künftig anstehende Prüfung soll von Prüfern mit folgender Qualifikation abgehalten werden, teilweise in Kombination mit weiteren Prüfern:
- 40% Klinische Pharmazeuten (Dies betrifft die acht Standorte mit bereits besetzten Dozentenstellen.)
- 15% Pharmakologen
- 30% Dozenten anderer pharmazeutischer Fächer
- 10% Dozenten anderer Fachkombinationen
An einem Universitätsstandort sei bisher noch kein Prüfer vorgesehen. Der zurzeit besonders aktuelle Aspekt der Prüfungen war auch Gegenstand einer Arbeitsgruppensitzung unter Leitung von Prof. Dr. Ulrich Jaehde, Bonn. Bis zum Jahr 2010 gilt die Ausnahmeregelung, dass auch nicht habilitierte Lehrbeauftragte und Professoren anderer Fächer die Prüfungen in Klinischer Pharmazie abhalten dürfen. Es sollte angestrebt werden, dass bis 2010 Bedingungen für die Lehre geschaffen werden, die eine Verlängerung dieser Ausnahmeregelung überflüssig machen. Bis dahin sollte von allen Prüfern eine maßgebliche aktive Beteiligung an der Lehre in Klinischer Pharmazie erwartet werden. Die Forschungsgebiete der prüfenden Professoren sollten Beziehungen zur Klinischen Pharmazie aufweisen, prüfende Lehrbeauftragte sollten promoviert sein und über Erfahrungen als Prüfer verfügen.
Neue Prüfungsformen werden diskutiert
Derzeit verfügen zwölf Hochschulen über eine Stelle für einen Habilitierten oder einen Juniorprofessor für Klinische Pharmazie, einschließlich zwei Stellen vor der Besetzung in Halle und Braunschweig und zwei kürzlich ausgeschriebene Stellen. Doch bestehen nur sieben Stellen auf Lebenszeit. Damit sei die Entwicklung nach allen Seiten offen. Im günstigsten Fall würde die Zahl der Lehrstühle weiter wachsen und so ein Druck auf die verbleibenden Universitäten entstehen, weil die Umsetzung der Klinischen Pharmazie zu einem Standortfaktor bei der Studienplatzwahl werden könne.
Für die Prüfungsinhalte wurde gefordert, dass sie in der Gesamtheit der Prüfungen das Themenspektrum des Stoffkataloges abdecken. In jeder einzelnen Prüfung sollten mindestens zwei Themen berührt werden. Die Prüfung sollte an Patientenfällen orientiert sein, weil die fallbezogene Betrachtung für die Klinische Pharmazie kennzeichnend ist.
Grundsätzlich neue Prüfungsformen wurden dagegen kontrovers diskutiert. Die teilweise in der Medizin angewendete objective structured clinical examination (OSCE), die zu einer Prüfung in Form eines Rollenspiels führen kann, erfordert erheblichen logistischen Aufwand und dürfte daher nur schwer umsetzbar sein. Außerdem sollte stets zunächst die Lehre an solchen neuen Konzepten ausgerichtet und die neuartige Situation im Studienverlauf eingeübt werden, bevor Prüfungen nach neuen Verfahren abgehalten werden. Langfristig könnten derartige Prüfungsformen aber helfen, auch die kommunikativen Fähigkeiten der künftigen Apotheker zu trainieren und zu prüfen.
Erfahrungen aus der Ausbildung
Eine weitere Arbeitsgruppe unter Leitung von Hochschuldozent Dr. Thomas Kunze, Kiel, beschäftigte sich mit Wahlpflichtfächern in der Klinischen Pharmazie. Bereits beim Vergleich von vier Standorten wurde deutlich, dass diese sehr vielfältig gestaltet werden können. Sie können die Arbeit an Patientenfällen vertiefen, die Spezialisierung auf künftige Arbeitsgebiete fördern und die Studierenden an das wissenschaftliche Arbeiten heranführen. Als Leistungsnachweise bieten sich Hausarbeiten, Vorträge und schriftliche Berichte über Patientenfälle an.
Eine Arbeitsgruppe zur Klinischen Pharmazie im dritten Ausbildungsabschnitt sammelte unter Leitung von Dr. Sandra Bührmann, Essen, Vorschläge für die Ausbildung in öffentlichen Apotheken. Demnach sollte die Pharmazeutische Betreuung intensiviert werden, Quellen für Arzneimittelinformationen sollten besser vermittelt werden, ein Projektplan für die Ausbildung und die Bestellung von Tutoren seien wünschenswert. Der begleitende Unterricht sollte besser zu Beginn eines Ausbildungshalbjahres stattfinden und mehr Fallbeispiele vermitteln.
Unter Leitung von Priv.-Doz. Dr. Georg Hempel wurden Vorschläge für Dissertationen in Klinischer Pharmazie erarbeitet. Die Themen sollten einen klinischen Bezug haben, aber es solle auch Grundlagenforschung möglich sein. Auch Themen ohne Laborarbeit sollten akzeptiert werden. Über die eigene Forschung hinaus sollten die Doktoranden aktiv und passiv an der Lehre in Klinischer Pharmazie teilnehmen und möglichst die klinische Praxis kennen lernen, um einen Überblick über das Fach zu erhalten.
Praktikanten auf Station
Neben Anforderungen an die künftige Ausbildung in Klinischer Pharmazie wurden in Düsseldorf bereits durchgeführte Projekte vorgestellt, die für die künftige Ausbildung wegweisend sein könnten. So berichtete Dr. Nina Griese, Berlin, über das Projekt P-STAT der ABDA. Dabei arbeiteten 17 Pharmaziepraktikanten zwischen November 2001 und Juli 2003 jeweils für drei Monate auf sechs Krankenhausstationen, was seit 2001 im Rahmen der Ausbildung zulässig ist. Sie beschäftigten sich mit der Organisation der Arzneimittelvorräte auf den Stationen, beschafften Arzneimittelinformationen, waren in der Patientenberatung tätig und verbesserten die Kommunikation zwischen den Stationen und der Krankenhausapotheke. Besonders beachtenswert erscheint, dass die Praktikanten zahlreiche Medikations- und Dokumentationsfehler bei verordneten Arzneimitteln aufdecken konnten.
Die Tätigkeit der Pharmaziepraktikanten wurde besonders von den Mitarbeitern der Stationen als hilfreich beurteilt, 90% wünschten sich dies als Dauereinrichtung, 70% der Patienten akzeptierten die Studenten gut bis sehr gut. Auch die Praktikanten beurteilten die Tätigkeit sehr positiv. In den Apotheken wurde teilweise kritisiert, dass die Praktikanten nicht der Apotheke zur Verfügung standen, was aber nicht als Kritikpunkt an dem Ausbildungskonzept gelten kann. Nachdem die Umsetzbarkeit und Akzeptanz des Konzeptes gezeigt wurde, sollte in einem nächsten Schritt nachgewiesen werden, dass sich der Einsatz der Praktikanten durch Einsparungen an anderer Stelle selbst finanziert.
Klinische Pharmazie im Praktikum
Auch Dr. Sandra Bührmann berichtete über die Ausbildung von Praktikanten im Krankenhaus. Im Rahmen des halbjährigen Praktikums in der Krankenhausapotheke des Uni-Klinikums Essen lernen die angehenden Apotheker neben der klassischen Apothekenarbeit auch die Tätigkeit von Apothekern auf Station kennen. Sie nehmen an Stationsbegehungen teil, arbeiten in der Arzneimittelanamnese und beim Therapeutischen Drug Monitoring und absolvieren ein einwöchiges Stationspraktikum. Die Resonanz auf diese Vorgehensweise sei bei allen Beteiligten sehr gut. Auch die Ausbilder würden profitieren, weil die Praktikanten neue Projekte der Klinischen Pharmazie anstoßen und dabei Aufbauarbeit leisten können, für die andere Beschäftigte im Alltag keine Zeit haben.
In der Diskussion wurde betont, dass sich die Arbeit von Pharmaziepraktikanten als vorteilhaft für die Kommunikation im Krankenhaus erweist. Die identifizierten arzneimittelbezogenen Probleme betreffen oft nur Kleinigkeiten, können damit aber durchaus die Lebensqualität der Patienten verbessern. Neben dem Engagement im Krankenhaus wäre es wünschenswert, wenn auch im Rahmen der Ausbildung in öffentlichen Apotheken verstärkt Aspekte der Klinischen Pharmazie vermittelt und neue Projekte durchgeführt würden. Möglicherweise könnten die angehenden Apotheker ein kurzes Praktikum bei einem Arzt in der Nähe der Apotheke absolvieren. Solche neuen Projekte könnten von den Apothekerkammern angestoßen werden und sollten von der Universität oder der Kammer begleitet werden.
Vielfältige Anregungen und Projekte
Weitere Anregungen für die Entwicklung der Klinischen Pharmazie vermittelte Bernd Dewald, Emmerich, der die umfangreiche dreijährige amerikanische Ausbildung zum PharmD absolviert hat. Das Curriculum ist als Fernstudium mit wenigen Präsenzphasen angelegt und dient in den USA zur Qualifizierung in Klinischer Pharmazie für Apotheker, die nach "altem" Konzept ohne diesbezügliche Inhalte studiert hatten. In dem Aufbaustudium wird vermittelt, Patientendaten zu erheben und auszuwerten und anhand von Guidelines oder Studien Vorschläge zur Therapieoptimierung zu machen. Damit sollen sich die Ärzte auf die Diagnose und Verlaufskontrolle konzentrieren können, ihre Therapiehoheit wird dabei aber nicht tangiert. Dewald lobte die professionelle Kommunikation unter den Heilberuflern in den USA, in die alle am Behandlungsprozess Beteiligten eingeschlossen werden, beispielsweise auch Pflegekräfte und Sozialarbeiter. Die aufwändige Ausbildung habe sich auch für die Arbeit als Offizinapotheker gelohnt, weil sie eine breitere Wissensgrundlage für den Alltag schaffe.
Apotheker Thomas Müller-Bohn
Quelle
Elisabeth Thesing-Bleck, Düsseldorf; Prof. Dr. Stephanie Läer, Düsseldorf; Priv.-Doz. Dr. Georg Hempel, Münster, Astrid Kars- tens, Münster; Prof. Dr. Ulrich Jaehde, Bonn; Dr. Nina Griese, Berlin; Dr. Sandra Bührmann, Essen; Bernd Dewald, Emme- rich: Workshop der DPhG-Fachgruppe Kli- nische Pharmazie, 2. und 3. September
2005, Düsseldorf.




















0 Kommentare
Das Kommentieren ist aktuell nicht möglich.