
- DAZ.online
- News
- Spektrum
- Warum sich SARS-CoV-2 in ...
Vier Grad machen den Unterschied
Warum sich SARS-CoV-2 in den oberen Atemwegen besser vermehrt
Remagen - 13.04.2021, 07:00 Uhr
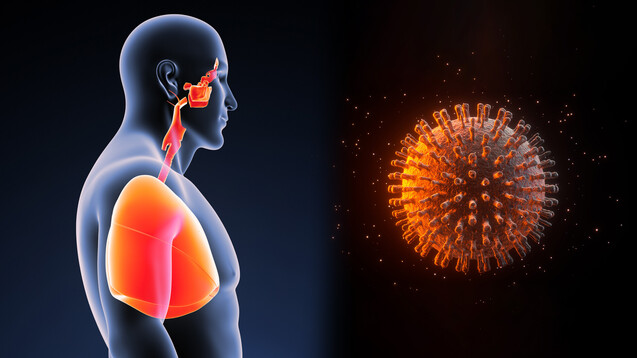
Im Gegensatz zu SARS-CoV, vermehrt sich SARS-CoV-2 bevorzugt in den oberen Atemwegen, das heißt in der Nasenhöhle, im Rachen und in der Luftröhre. (c / Ill: 7activestudio | macondos / stock.adobe.com)
Vor allem zu Anfang der Pandemie haben viele geglaubt, dass das neuartige Coronavirus doch so ähnlich sein müsse, wie SARS-CoV, dass in den Jahren 2002/2003 die erste Pandemie des 21. Jahrhunderts ausgelöst hat. Das trifft jedoch nur bedingt zu. So ist SARS-CoV-2 weitaus ansteckender. Ein Wissenschaftler-Team aus Bern hat die Temperatur in den Atemwegen näher beleuchtet und ist dabei einem wichtigen Faktor auf die Spur gekommen.
SARS-CoV-2 ist ein enger Verwandter von SARS-CoV, einem anderen Coronavirus, das in den Jahren 2002 bis 2003 einen pandemischen Ausbruch ausgelöst hatte. Von Südchina ausgehend hatte sich das Virus binnen weniger Wochen über nahezu alle Kontinente verbreitet.
Allerdings war dessen Ausprägung, wenn auch nur zahlenmäßig, mit 8.400 Ansteckungen und 800 Todesfällen am Ende deutlich weniger dramatisch als die aktuelle Corona-Pandemie. Außerhalb Asiens starben nur 45 Menschen an SARS-CoV, davon 43 in Kanada. Europa blieb weitestgehend verschont und hat den „Weckruf“, der von dieser Pandemie ausging, vielleicht auch deswegen nicht vernommen.
Ein Land wie Taiwan dagegen, das mit 37 Toten bei 346 SARS-CoV-Fällen zu den am schwersten gebeutelten Ländern in Asien gehörte, hat seine Lektion für die aktuelle Pandemie gelernt. Dort wurden frühzeitig und konsequent Gegenmaßnahmen ergriffen, während zahlreiche andere Länder außerhalb Asiens dem Geschehen zunächst rat- und weitgehend tatenlos zusahen – mit den sattsam bekannten Folgen. Dabei gilt SARS-CoV noch nicht einmal als so ansteckend wie SARS-CoV-2. Warum ist das so?
„Tatort“ obere Atemwege
Eine Infektion mit SARS-CoV führt vornehmlich zu einer schweren Erkrankung und Entzündung der unteren Atemwege. Außerdem sind infizierte Personen erst nach dem Auftreten von Symptomen ansteckend. Dadurch können sie leichter identifiziert und Infektionsketten unterbrochen werden. SARS-CoV-2 vermehrt sich im Gegensatz bevorzugt in den oberen Atemwegen, das heißt in der Nasenhöhle, im Rachen und in der Luftröhre. Dadurch kann es leicht von einer Person zur anderen übertragen werden, und zwar schon bevor Krankheitssymptome auftreten. Zudem verläuft eine SARS-CoV-2-Infektion individuell sehr unterschiedlich. Sie kann völlig asymptomatisch bleiben, sich aber auch als leichte oder schwere Erkrankung bis hin zu Multiorganversagen manifestieren.
Temperatur als Schlüsselfaktor
Um besser zu verstehen, warum zwei so ähnliche Viren zu so unterschiedlichen Krankheitsbildern führen können, haben Forschende des Instituts für Infektionskrankheiten (IFIK) der Universität Bern und des eidgenössischen Instituts für Virologie und Immunologie (IVI) ihr Vermehrungsverhalten an speziellen Kulturen von menschlichen Atemwegsepithelzelle (hAEC) untersucht. Das Labor-Modell ahmt die Komplexität der Zellen im Atemtrakt nach. Sie wachsen in speziellen Behältern, in denen sie von der Unterseite ernährt und auf der Oberseite der Luft ausgesetzt werden. Dies simuliert die Verhältnisse in der menschlichen Luftröhre. Wie die echte Luftröhre produzieren die Zellkulturen auch Schleim und haben Flimmerhärchen, die sich sehr schnell bewegen.
Bei ihren Untersuchungen haben die Wissenschaftler:innen speziell den Faktor „Temperatur“ näher unter die Lupe genommen. Ihre Ergebnisse, die sie in „PLOS Biology“ veröffentlicht haben, zeigen, dass die Temperaturverhältnisse in den Atemwegen tatsächlich eine wichtige Rolle für die Vermehrung von SARS-CoV und SARS-CoV-2 spielen.
Zu schwache, aber auch überschießende Immunantwort möglich
So vermehrte sich SARS-CoV-2 bei einer Inkubationstemperatur von 33 °C, wie sie typischerweise in den oberen Atemwegen herrscht, schneller und führte zu höheren Titern als bei 37 °C, der Temperatur in den unteren Atemwegen. Sie vermuten, dass dabei die unterschiedliche Immunantwort eine wesentliche Rolle spielen könnte.
Bei 33 °C wurde die angeborene Immunantwort durch die Epithelzellen in der Luftröhre durch die Infektion mit SARS-CoV-2 nicht so stark stimuliert wie bei der Nachahmung der Bedingungen in den unteren Atemwegen (37 °C). „Da die Stärke der Immunantwort den Grad der Virusvermehrung direkt beeinflussen kann, könnte dies erklären, warum sich SARS-CoV-2 bei niedrigeren Temperaturen effizienter ausbreitet“, erläutert Ronald Dijkman vom Institut für Infektionskrankheiten der Universität Bern.
Dass das Virus in den unteren Atemwegen durch die angeborene Immunantwort offenbar effizienter bekämpft wird, ist an und für sich ein erwünschter Effekt. Dort kann es aber auch zu einer überschießenden angeborenen Immunreaktion kommen, die sich wiederum nachteilig auf eine infizierte Person auswirkt. Denn hohe Entzündungswerte lösen Gewebeschäden aus und können das Fortschreiten der Krankheit beschleunigen, ein Phänomen, das bei schwerem COVID-19 zu beobachten ist.
Einblicke in den molekularen Kampf zwischen Virus und Wirt
Das Wissenschaftler-Team analysierte auch, welche Gene nach einer Infektion mit SARS-CoV und SARS-CoV-2 ein- und ausgeschaltet werden, um zu verstehen, wie Zellen des menschlichen Atemtrakts auf eine Infektion reagieren und welche angeborenen Immunprogramme dabei jeweils aktiviert werden. „Unser System bietet Einblicke in den molekularen Kampf, der während einer Infektion zwischen Virus und Wirt stattfindet, und unterstreicht die Bedeutung subtiler Veränderungen in der Mikroumgebung zwischen Virus und Wirt, welche die Virusvermehrung beeinflussen können“, fasst Dijkman die neuen Ergebnisse zusammen.
Die Forscher aus Bern hoffen, dass ihre Befunde neue Möglichkeiten für gezielte präventive Maßnahmen oder die Entwicklung neuartiger pharmazeutischer Wirkstoffe zur Bekämpfung von Coronavirus-Infektionen eröffnen.






















0 Kommentare
Das Kommentieren ist aktuell nicht möglich.