
- DAZ.online
- DAZ / AZ
- DAZ 31/2007
- Therapie der ...
Selbstmedikation
Therapie der menstruationsassoziierten Migräne
Sowohl die einfache Migräne ohne Aura als auch die klassische Migräne mit Aura sind bei einem großen Anteil der Frauen eng mit ihrem Hormonhaushalt verbunden [2]. Unter den vielen verschiedenen Migräne-Triggern, die den Anfall auslösen, sind Hormonschwankungen die häufigsten. Die menstruationsassoziierte Migräne, bei der die Migräneattacken in bestimmten Abschnitten des Zyklus auftreten, betrifft 50 bis 60% der Frauen. Hingegen sind von der menstruellen Migräne, die ausschließlich um den Zeitpunkt der Menstruation auftritt, nur etwa 7% der Frauen betroffen. Die Internationale Kopfschmerzgesellschaft IHS (International Headache Society [3]) arbeitet derzeit an einer Definition und Aufnahme in die Leitlinien.
Attacken meistens zwei Tage vor der Menstruation
Die Wahrscheinlichkeit für eine Migräneattacke ist zwei Tage vor der Menstruation um 71% erhöht. Die Tatsachen, dass Migräneattacken während der Schwangerschaft abnehmen oder gänzlich ausbleiben und dass Frauen nach der Menopause seltener an Migräne leiden, sprechen für die relevante Rolle des Hormonhaushalts. Vor allem das Absinken des Östrogenspiegels und die damit verbundenen Hormonschwankungen scheinen eine Ursache zu sein [4]: Schmerzrezeptoren und kraniale Blutgefäße werden beeinflusst, was zu Kopfschmerzen führt. Außerdem scheint auch der Endorphinspiegel zu sinken, was die Schmerzempfindlichkeit erhöht.
Triptane zur Akutbehandlung der Migräne
Da die Migräne nicht heilbar ist, steht die Akutbehandlung des Migräneanfalls im Vordergrund der Therapie. Im Vergleich zu anderen Formen der Migräne ist menstruationsassoziierte Migräne schlechter therapierbar; die Wahrscheinlichkeit, dass die Kopfschmerzen einige Stunden nach der Medikation wiederkehren, ist größer. So können die Kopfschmerzen nach anfänglichem Abflachen mit voller Wucht zurückkommen. Daher verlaufen die Anfälle auch kräftezehrender.
Die Wirksamkeit der 5-HT1B/1D -Agonisten Naratriptan, Rizatriptan, Sumatriptan, Zolmitriptan und Eletriptan zur Akutbehandlung des Migräneanfalls ist in zahlreichen Studien nachgewiesen worden. Sie sind die Substanzen mit der besten Wirksamkeit bei akuten Migräneattacken. Triptane sind bei ca. 60% der Nonresponder für nicht steroidale Antirheumatika wirksam [5]. Bis auf Naratriptan sind alle Triptane rezeptpflichtig.
Wirksamkeit von Naratriptan
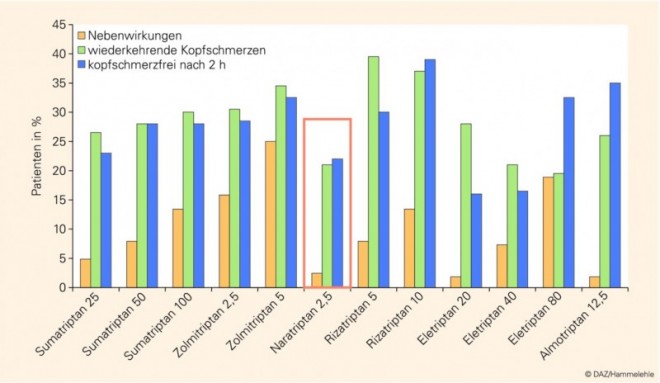
Als Serotoninagonist bekämpft Naratriptan alle Migränesymptome wie Kopfschmerzen, Übelkeit und Lichtempfindlichkeit sehr zuverlässig. In klinischen Studien zeigte sich, dass Naratriptan innerhalb einer Stunde nach der Einnahme bei über 90% der Probanden wirkt und sein Wirkmaximum innerhalb von vier Stunden erreicht. Damit setzt seine Wirksamkeit zwar im Vergleich zu anderen Triptanen verzögert ein, wiederkehrende Kopfschmerzen sind durch die lange Wirkdauer aber seltener. Darüber hinaus befindet sich die Verträglichkeit von 2,5 mg Naratriptan auf Placeboniveau (Abb. 1 [6]). Populationsbezogene Studien zeigen kein erhöhtes Risiko für vaskuläre Ereignisse bei der Anwendung von Triptanen verglichen mit Analgetika [7].
Unter Naratriptan entwickelt sich keine Toleranz. Unabhängig von der Anzahl der behandelten Migräneattacken behält es seine Wirksamkeit. Das ist ein wesentliches Argument für den Einsatz bei der menstruationsassoziierten Migräne, der monatlich erfolgt.
Wichtige Beratungshinweise
Naratriptan ist wirksam zu jedem Zeitpunkt der Migräneattacke, wirkt aber am besten, wenn es sofort zu Anfang eingenommen wird. Im Allgemeinen reichen für die Behandlung einer Migräneattacke 2,5 mg aus. Sollte die Anwenderin die Wirksamkeit als nicht ausreichend empfinden, kann sie nach vier Stunden weitere 2,5 mg einnehmen.
Patienten mit Herz-Kreislauf-Erkrankungen dürfen Triptane nicht anwenden.
Zulassung für die Migräneprophylaxe wünschenswert
Bisher hat kein Triptan die Zulassung zur Prophylaxe der Migräne erhalten. Speziell im Zusammenhang mit der menstruationsassoziierten Migräne wäre eine Anwendung als Kurzzeitprophylaktikum in der Prodromalphase, die sich durch Reizbarkeit, Esssucht, Muskelschmerzen oder Müdigkeit bemerkbar macht, wünschenswert. In diesem Zusammenhang sind mehrere Studien bereits veröffentlicht worden [1, 8] oder stehen kurz vor der Veröffentlichung. Hier scheint 1 mg Naratriptan gegenüber Placebo überlegen zu sein und die Anfallshäufigkeit auf weniger als die Hälfte zu reduzieren.
Literatur[1] Newman L, et al. Naratriptan as short-term prophylaxis of menstrually associated migraine: a randomized, double-blind, placebo-controlled Study. Headache 2001;41(3):248-256. [2] Silberstein SD. Headache and female hormones: what you need to know. Curr Opin Neurol 2001;14(3):323-33. [3] www.i-h-s.org. [4] Silberstein SD, Merriam GR. Estrogens, Progestins, and headache. Neurology 1991;41:775-793.[5] Diamond ML, et al. Effectiveness of Eletriptan in acute migraine: primary care for Excedrin nonresponders. Headache 2004:44(3);209-216.[6] Ferrari MD, et al. Oral triptans (serotonin 5-HT(1B/1D) agonists) in acute migraine treatment: a meta-analysis of 53 trials. Lancet 2001;358(9294):1668-75.[7] Hall G, et al, 2004; Velentgas P, et al, 2004, zitiert in: Deutsche Migräne- und Kopfschmerzgesellschaft: Therapie der Migräneattacke und Migräneprophylaxe; www.dmkg.de. [8] Moschiano F, et al. Naratriptan in the short-term prophylaxis of pure menstrual migraine. Neurol Sci 2005; 26 Suppl 2:162-6.



















0 Kommentare
Das Kommentieren ist aktuell nicht möglich.