
- DAZ.online
- DAZ / AZ
- DAZ 9/2009
- Analgetikahaltige ...
Arzneimittel und Therapie
Analgetikahaltige Arzneiformen bedarfsgerecht auswählen
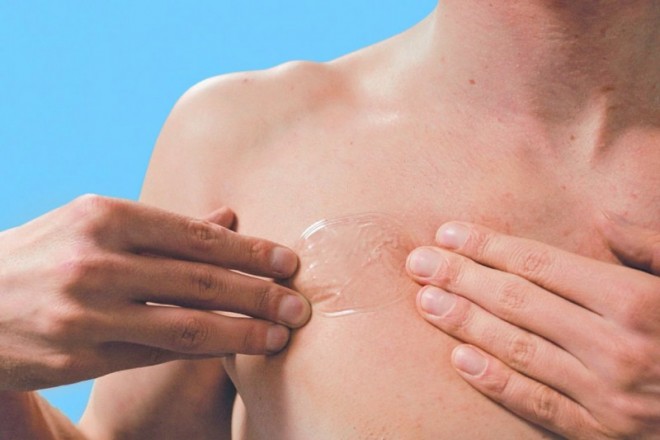
Die Entwicklung transdermaler therapeutischer Systeme (TTS) gilt als ein Quantensprung in der Schmerztherapie. Allerdings sind nur wenige Arzneistoffe dazu geeignet, über ein transdermales therapeutisches System appliziert zu werden. Der Arzneistoff muss eine relativ hohe Permeationsrate, ein niedriges Molekulargewicht (< 1000) sowie eine adäquate Löslichkeit in lipophilem und hydrophilem Medium aufweisen. Es muss gewährleistet sein, dass der Wirkstoff nicht toxisch, allergen, sensibilisierend oder irritierend ist, kaum einem Hautmetabolismus unterliegt und eine ausreichende Wirkstärke zur Erlangung therapeutischer Dosen über ein akzeptables Hautareal von ca. 50 cm² dem Körper bereitgestellt werden kann. Es kommen damit nur hochpotente Arzneistoffe mit wirksamen Plasmaspiegeln im Bereich von ng/ml infrage. Transdermale therapeutische Systeme haben eine Reihen von Vorteilen, wie die konstante Wirkstofffreisetzung über einen langen Zeitraum, Unabhängigkeit von der gastrointestinalen Passage und den fehlenden First-pass-Effekt. Dem stehen aber auch Nachteile gegenüber wie die relative Trägheit des Systems mit langsamer An- und Abflutung, mögliche Hautirritationen und einer limitierten Maximaldosis. Am Markt befinden sich mit den Membranpflastern Systeme der ersten Generation sowie mit den Matrixpflastern Vertreter der neueren Generation der Pflastertechnologie. Die Membranpflaster sind aufgebaut aus der flüssigen Substanz im Reservoir und der die Freisetzung kontrollierenden Membran. Es kommt zu einer konstanten Wirkstofffreisetzung (0. Ordnung), allerdings besteht die Gefahr eines Dose-Dumping, eines schlagartigen Freisetzens der gesamten Arzneistoffmenge. Bei den Matrixpflastern erfolgt eine kontrollierte Freisetzung des Wirkstoffes aus einer Polymermatrix. Dadurch konnte die Gefahr des Dose-Dumpings beseitigt und die Arzneimittelsicherheit erhöht werden. Zudem sind diese Pflaster dünner, haben einen höheren Tragekomfort und sind kostengünstiger herzustellen.
Darreichungsform mit hohem Beratungsbedarf
Damit die Zielstellung einer Therapie mit transdermalen therapeutischen Systemen – eine individuell angemessene Schmerzlinderung, Minimierung von unerwünschten Arzneimittelwirkungen und hohe Patientenzufriedenheit – erreicht wird, müssen die Pflaster korrekt angewendet werden. Hier sieht Reichl einen großen Beratungsbedarf seitens der Patienten. Schon beim Öffnen der Packung sollten sie zur Vorsicht gemahnt werden, sofern eine Schere verwendet wird. Matrixkontrollierte Systeme sollten nicht, membrankontrollierte Pflaster dürfen keinesfalls durch Zerschneiden geteilt werden!
Die Klebeflächen dürfen nicht mit den Fingern berührt werden. Bei der Auswahl der Applikationsstelle sollte man sehr umsichtig und systematisch vorgehen: Die Pflaster dürfen nur auf gesunde, nicht gereizte, trockene, nicht fettige und gereinigte Hautstellen geklebt werden. Zudem gilt es, den Applikationsort zu wechseln und die Klebestelle so zu wählen, dass sich bei Körperbewegungen das Pflaster nicht stark faltet. Und ganz wichtig der Hinweis: Schmerzpflaster müssen nicht auf die schmerzende Stelle geklebt werden. Bei der Applikation muss das Pflaster nach dem Ankleben mit der flachen Hand angepresst und dabei langsam bis 30 gezählt werden. Mit einem transdermalen Pflaster kann man sich generell waschen, baden oder duschen, allerdings sollten immer die Hinweise in der Gebrauchsinformation beachtet werden. Löst sich ein Pflaster vorzeitig von der Haut, so sollte es durch ein neues ersetzt werden – auch hier sollte aber unbedingt die Angaben in der jeweiligen Gebrauchsinformation beachtet werden. Aufgeklebte Pflaster dürfen keiner extremen Hitzeeinwirkung (Sauna, Solarium, Heizkissen) ausgesetzt werden, da dies möglicherweise die Pharmakokinetik beeinflussen kann. Wichtig sind auch Hinweise zum Pflasterwechsel. Hier ist es ratsam, sich die Wochentage aufzuschreiben, an denen gewechselt wurde, um so Therapielücken zu vermeiden. Und: die Wirkung des Pflasters endet nicht abrupt mit Entfernen des Pflasters.
Schnelle Hilfe gegen Durchbruchschmerzen
Auch unter einer gut eingestellten Therapie mit starken Opioiden können nicht vorhersagbare Schmerzspitzen auftreten, die meist nur von kurzer Dauer sind, aber eine hohe Schmerzintensität haben. Mit Arzneiformen mit sofortigem Wirkungseintritt, deren Einsatz durch den Patienten gesteuert werden kann, versucht man die Schmerzspitzen zu kupieren. Neu entwickelt wurden zum Beispiel Pumpensysteme, die eine patientenorientierte, bedarfsgerechte Anwendung ermöglichen. Eine Lutschtablette mit Applikator (Actiq®) enthält Fentanyl in einer Matrix mit Kunststoffapplikator und wird direkt über die Mundschleimhaut bei Durchbruchschmerzen zur Anwendung gebracht. Der Vorteil dieses transmucosalen Applikationsweges ist die relativ große Resorptionsfläche, die hohe Permeabilität und gute Durchblutung der Mundschleimhaut, sodass lipophile Arzneistoffe rasch penetrieren und die Wirkung sehr schnell – bereits nach 5 bis 10 min – spürbar wird. Neu entwickelt wurde eine Fentanyl-Buccaltablette (Effentora®) zur Therapie von Durchbruchschmerzen, bei der die Wirkung nach etwa 10 min eintritt, sowie eine fentanylhaltige adhäsive Buccaltablette, die sich ohne Rückstände auflöst. Neu ist auch Abstral® , eine Fentanyl-Sublingualtablette, die mittels Fast Acting Sublingual Technology mucoadhäsive Partikel mit mikronisiertem Wirkstoff freisetzt. Ebenfalls zur Therapie von Durchbruchschmerzen wird ein intranasales Fentanylspray (Instanyl®) entwickelt. Gearbeitet wird zudem an einer liposomenhaltigen Formulierung (AeroLEF®) zur Inhalation mit schneller Freisetzung von Fentanyl (unverkapselt) und verzögerter Freisetzung (Liposomen).
Quelle
Dr. Stephan Reichl, Braunschweig: Bewährte und neuere Arzneiformen in der Schmerztherapie: Viele Wege führen zum Ziel. 13. Februar 2009, Pharmacon Davos.
ck




















0 Kommentare
Das Kommentieren ist aktuell nicht möglich.