
- DAZ.online
- DAZ / AZ
- DAZ 8/2014
- Kein Kinderspiel
Pädiatrie
Kein Kinderspiel
Pädiatrische Arzneimittel sind stark erklärungsbedürftig
Eltern oder Betreuungspersonen kranker Kinder sind häufig unsicher und/oder überfordert. Die Beratung in der Apotheke sollte dem Rechnung tragen. Auch die kleinen Patienten können in das Gespräch einbezogen werden, denn je nach Entwicklungsstand versteht ein Kind etwa ab dem Schulalter, dass ein Medikament gegen seine Beschwerden helfen kann. In der folgenden Übersicht sind wichtige Beratungshinweise zu verschiedenen Arzneiformen zusammengestellt.
Richtige Anwendung – aber wie?
Die richtige Anwendung einer Arzneiform ist in jedem Lebensalter von großer Bedeutung für den Therapieerfolg. Bei Kindern gibt es jedoch einige Besonderheiten zu beachten. Es beginnt bereits damit, dass der Patient bei der Anwendung fast immer auf die Unterstützung eines Erwachsenen angewiesen ist. Auch die Vorlieben bzw. Abneigungen des Kindes gegen bestimmte Geschmacksrichtungen oder Darreichungsformen (z.B. Suppositorien) spielen eine viel größere Rolle als bei erwachsenen Patienten, die in der Regel eher zur „Selbstbeherrschung“ fähig sind.
Problematisch ist auch, dass viele pädiatrisch angewendete Arzneimittel nicht kindgerecht dosiert sind, was ein Teilen oder Verdünnen der Zubereitung vor der Gabe notwendig macht. Verschiedene Initiativen auf nationaler und EU-Ebene sind auf eine Verbesserung dieses unbefriedigenden Zustandes ausgerichtet (s. Kasten „Bessere Arzneimittel für Kinder“).
Bessere Arzneimittel für Kinder
Lesen Sie auch in www.deutsche-apotheker-zeitung.de:
-BAH startet Initiative „Arzneimittel für Kinder“ DAZ.online, 18.12.2012
-BAH setzt Initiative Kinderarzneimittel fort DAZ.online, 28.10.2011
-Zuckerbrot und Peitsche – füllt sich die Kinderapotheke? DAZ 2010, Nr. 46, S. 68
-Zulassung statt Off-label-use. DAZ 2013, Nr. 15, S. 69
-Was wird für Kinder getan? DAZ 2013, Nr. 28, S. 23
Besondere Aufmerksamkeit gefragt
In bestimmten Situationen ist besondere Aufmerksamkeit und Unterstützung gefragt, beispielsweise beim Übergang aus der Klinik in die ambulante Weiterbehandlung. Wenn eine im Krankenhaus begonnene Arzneimitteltherapie zuhause fortgeführt werden soll, sind zahlreiche Probleme möglich, beispielsweise bei einem Wechsel der Darreichungsform, durch ein anderes Aussehen, eine abweichende Konsistenz oder Farbe des Medikaments, das aufgrund der Rabattverträge abgegeben werden muss. Familien mit Migrationshintergrund benötigen häufig zusätzliche Unterstützung, wenn sie der deutschen Sprache nicht so mächtig sind, dass sie die – selbst für Sprachkundige manchmal schwer verständlichen – Anwendungshinweise auf der äußeren Verpackung bzw. im Beipackzettel verstehen.
In jedem Fall muss darauf geachtet werden, dass Angaben zur Dosierung sowie Art und Dauer der Anwendung immer gut verständlich und leserlich sind. Nicht vergessen werden dürfen Hinweise zu Unverträglichkeiten mit Nahrungsmitteln wie beispielsweise Milchprodukten.
Besonderheiten der Anwendung von Arzneiformen bei Kindern
Peroralia
Peroral applizierbare Arzneimittel bieten viele Vorteile. Die Palette der Darreichungsformen ist sehr groß, die Einnahme ist schmerzfrei und in Eigenregie der Eltern möglich. Nachteilig sind eine eventuelle Reizung des Verdauungstrakts mit Übelkeit, Erbrechen oder Durchfall als Folge sowie die Beeinflussung der Resorption durch Nahrungsmittel.
Flüssige Peroralia wie Säfte, Tropfen und Sirupe werden bei Säuglingen und Kleinkindern bevorzugt. Sie gelten als gut dosierfähig und leicht schluckbar. Voraussetzung dafür sind jedoch geeignete Dosierhilfen und die Verfügbarkeit in Konzentrationen, die nicht weiter verdünnt werden müssen. Denn dies kann Stabilitätsprobleme und Veränderungen in der Bioverfügbarkeit nach sich ziehen.
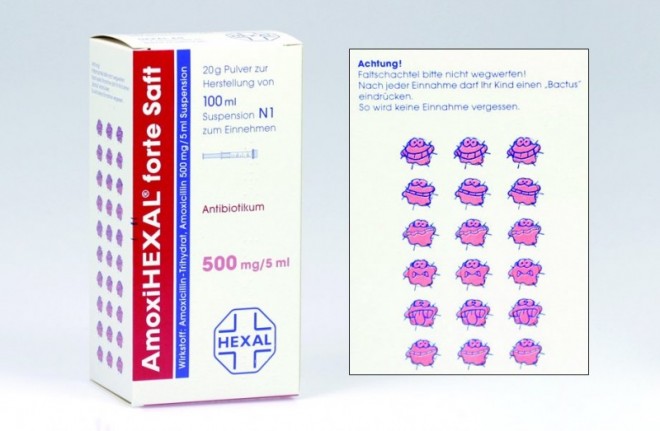
Die richtige Handhabung von Präparaten in Tropfenform ist stark erklärungsbedürftig (Unterschied Rand- und Zentraltropfer). Hohe Fehlerquoten werden auch bei der Zubereitung und Anwendung Antibiotika-haltiger Trockensäfte beobachtet. Daher sollte es Standard sein, den Eltern die Zubereitung durch einen Apothekenmitarbeiter anzubieten. Bereitet die Anwendung den Eltern große Probleme, kann die Apotheke durch die Bereitstellung zusätzlicher Dosierhilfen (z.B. Medikamentensauger) Unterstützung geben. Wichtig ist der Hinweis, die verordnete Einnahmedauer unbedingt einzuhalten. Zur Unterstützung der Compliance haben manche Hersteller gute Ideen entwickelt (Abb. 1).
Alkoholgehalt. Eltern sehen häufig den Alkoholgehalt flüssiger Peroralia, vor allem pflanzlicher Hustensäfte, kritisch. Er gilt jedoch toxikologisch als unbedenklich. Zu möglichen gastrointestinalen Beschwerden fand eine Hersteller-finanzierte Auswertung von 17 prospektiven und retrospektiven Studien zu zehn alkoholhaltigen pflanzlichen Arzneimitteln mit 50.415 Kindern im Alter von null bis zwölf Jahren heraus, dass keine der beobachteten 15 unerwünschten Begleiterscheinungen im Zusammenhang mit dem Alkoholgehalt stand.
Einen unangenehmen Geschmack versuchen die Hersteller flüssiger Peroralia durch Zusätze zu überdecken. Doch nicht alle Kinder mögen Apfel- oder Erdbeergeschmack, manche Eltern befürchten in Unkenntnis der Inhaltsstoffe sogar eine allergische Reaktion („Erdbeerallergie“) – Bedenken, die es zu zerstreuen gilt. Einige Antibiotikasäfte enthalten Mikropellets, die durch Kauen zerstört werden können. Daher sollte das Kind dazu angehalten werden, die Dosis möglichst schnell zu schlucken und mit seinem Lieblingsgetränk „nachzuspülen“.
Neues DAZ-Merkblatt! Kindersäfte: Schmeckt’s?
Antibiotika- und Schmerzsäfte für Kinder werden so gut wie immer Aromen zugesetzt, um den Eigengeschmack der Wirkstoffe zu überdecken. Allerdings ist nicht jeder Geschmack jedes Kindes Sache, und die Verabreichung kann zur Herausforderung werden.
DAZ-Abonnenten finden in der aktuellen Ausgabe ein neues Merkblatt mit einer Übersicht darüber, welche Wirkstoffe in welchen Geschmacksrichtungen verfügbar sind; dort können Sie nach akzeptablen Alternativen suchen. Hier können Sie das Merkblatt als PDF downloaden.
.
Bei festen Arzneiformen wie Tabletten, Dragees oder Kapseln werden häufig die schlechtere Schluckbarkeit, aber auch die Gefahr einer Aspiration von Bruchteilen als Nachteile angeführt. Vorteile sind jedoch die gute Dosiergenauigkeit sowie die hohe Stabilität und der neutrale Geschmack.
Bei einigen oralen Darreichungsformen ist das Einrühren in Nahrungsmittel wie Apfelmus, Eiscreme oder Reis möglich (z.B. Singulair® mini Granulat). In solchen Fällen müssen die Eltern darauf hingewiesen werden, dass die Menge des Nahrungsmittels nicht zu groß sein darf, damit das Kind alles verzehrt. Denn Reste der Mischung dürfen wegen zu erwartender Instabilität der Arzneistoffe nicht aufbewahrt werden.
Fluorid-Tabletten für Säuglinge können mit der Flaschennahrung gemischt werden. Da man nicht in jedem Fall sicher sein kann, dass die Flasche ausgetrunken wird, ist ein Auflösen der Tablette in einer geringen Menge Tee oder Wasser auf einem Löffel eher zu empfehlen, wie dies auch bei voll gestillten Kindern praktiziert wird.
Minitabletten. Ein „Mittelweg“, mit dem sich Nachteile der verfügbaren festen und flüssigen Arzneiformen umgehen ließen, sind sogenannte Minitabletten, deren Anwendung bereits erfolgreich in Studien mit Kindern erprobt wurde. So wiesen beispielsweise britische Wissenschaftler in einer Untersuchung mit 100 Kindern im Alter zwischen zwei und sechs Jahren nach, dass die Mehrzahl von ihnen mit der Einnahme von wirkstofffreien Minitabletten (Durchmesser 3 mm) keine Probleme hatte. 85 Prozent der Fünfjährigen, 53 Prozent der Dreijährigen und 46 Prozent der Zweijährigen waren in der Lage, die Präparate zu schlucken.
ZAK®: Datenbank hilft beim Suchen
Mit dieser von der Hexal AG entwickelten Datenbank lassen sich nach Login mit dem DocCheck®-Passwort relevante Informationen über zugelassene Arzneimittel für sechs pädiatrische Altersgruppen finden.
Rektale Arzneimittel
Suppositorien gelten zwar als die „Klassiker“ unter den Kinderarzneimitteln, sie sind aber nicht immer einfach zu verabreichen. Zur Applikation sollte das Kind auf einer Seite liegen und die Beine bauchwärts anwinkeln. Das Zäpfchen wird mit der stumpfen Seite voran bis hinter den inneren Sphinkter eingeführt, danach werden die Gesäßhälften sanft zusammengedrückt. Nach etwa zehn Minuten empfiehlt sich eine Kontrolle um sicher zu sein, dass das Zäpfchen nicht wieder herausgerutscht ist. Ein Bestreichen des Zäpfchens mit Creme für besseres Gleiten sollte vermieden werden, da die Wirksamkeit beeinträchtigt werden kann, ein kurzes Vorwärmen in der Hand ist aber empfehlenswert. Das notwendige Teilen eines Zäpfchens sollte wegen der Dosiergenauigkeit entlang seiner Längsachse mit einem angewärmten Messer erfolgen.
Klistiere (z.B. Babylax®, Microklist®) müssen nach dem Entleeren in den Darm des Kindes zusammengedrückt wieder herausgeführt werden. Soll nur das halbe Volumen gegeben werden, wird das Klistier zunächst zur Hälfte ausgedrückt, diese Menge verworfen und anschließend das verbliebene Volumen appliziert.
Das Zudecken mit einer Decke kann den kleinen Patienten bei diesen Prozeduren mehr Sicherheit geben. Älteren Kindern wird vielleicht leichter zumute, wenn sie „mitarbeiten“ können, z.B. durch tiefes Einatmen während der Gabe.
Wichtig ist auch der Hinweis, Zäpfchen niemals aus der Primärverpackung herauszudrücken, sondern behutsam „herauszuschälen“. Gegebenenfalls muss die Folie vorsichtig mit einer spitzen Schere aufgeschnitten werden. Auch auf die Einhaltung der empfohlenen Lagertemperatur (< 25°C) müssen die Eltern achten.
Arzneimittel zur Anwendung an Auge, Nase und Ohr
Die Anwendung von Augentropfen oder -salben ist Kindern aller Altersgruppen meist unangenehm. Eltern sollte daher geraten werden, das Kind liebevoll auf die Prozedur vorzubereiten. Denn eine falsche Applikation oder Weinen und damit verbundenes Herausfließen des Medikaments können den Therapieerfolg stark beeinträchtigen.
Augentropfen werden Säuglingen und Kleinkindern am besten auf dem Rücken liegend verabreicht. Ältere Kinder können auch im Sitzen den Kopf in den Nacken legen. Nachdem Lid und Wimpern ggf. gereinigt wurden (idealerweise mit steriler isotonischer Kochsalzlösung), wird das Unterlid vorsichtig heruntergezogen und der Tropfen in den Bindehautsack eingebracht. Alternativ dazu kann das Unterlid behutsam nach vorn gezogen werden, bis eine „Tasche“ entsteht. Bei Säuglingen müssen Ober- und Unterlid häufig mit den Fingerspitzen getrennt werden. Ist eine Gabe auf keine der beschriebenen Weisen möglich, bietet sich die kanthale Applikation als Alternative an. Das Kind befindet sich dafür in Rückenlage (ohne Kopfkissen!), der Tropfen der Augenarznei wird in den inneren Lidwinkel des geschlossenen Auges appliziert. Beim spontanen Öffnen des Auges gelangt er auf die Horn- und Bindehaut. Nach der Gabe sollte das Kind das Auge etwa eine Minute lang schließen (aber nicht zukneifen).
Augensalben werden ebenfalls in den Unterlidsack appliziert, das Auge sollte danach einige Minuten geschlossen bleiben. Weder bei der Salben- noch bei der Tropfengabe darf die Spitze von Tropfer oder Tülle mit dem Auge in Berührung kommen, um Kontaminationen des Medikaments zu vermeiden.
Zur Verabreichung von Ohrentropfen befindet sich das Kind idealerweise in Seitenlage, das zu behandelnde Ohr zeigt nach oben. Bei kleineren Kindern wird der Kopf behutsam festgehalten, um plötzliche Bewegungen und damit verbundene mögliche Verletzungen zu vermeiden. Nachdem das Arzneifläschchen in der Hand angewärmt wurde, zieht man das Ohrläppchen bei Kindern unter drei Jahren nach unten und zurück. Auf diese Weise gelangt das Mittel am besten in den in diesem Alter noch relativ geraden, knorpeligen Gehörgang. Kinder über drei Jahre besitzen einen eher verwinkelten und verknöcherten Gehörgang, sodass hier die beste Variante darin besteht, zur Gabe das Ohr nach oben und zurück zu ziehen und anschließend das Medikament in Richtung des Ohrkanals einzutropfen. Danach sollte das Kind noch einige Minuten in der seitlich liegenden Position verbleiben. Ein vorübergehend eingeführtes Wattebällchen verhindert das Auslaufen des Medikaments und hält das Kind auch gegebenenfalls davon ab, am Ohr zu manipulieren. Der Gehörgang darf jedoch auf keinen Fall fest verschlossen werden, damit kein feuchtwarmes, ein Keimwachstum begünstigendes Milieu entsteht.
Nasentropfen empfehlen sich für die Anwendung in den ersten beiden Lebensjahren. Säuglinge hält man dabei am besten auf dem Arm in Rückenlage, der Kopf wird zurückgelegt und dabei leicht fixiert. Der Tropfer sollte die Nasenschleimhaut während der Applikation nicht berühren. Nach der Anwendung wird darin verbliebene Lösung verworfen und die Tropfpipette gereinigt.
Kindern mit Otitis media (auch älteren) werden ärztlicherseits bevorzugt α-Sympathomimetika in Tropfen- anstelle in Sprayform empfohlen, da diese – mit zurückgeneigtem Kopf angewendet – besser zum Verbindunskanal vom Mittelohr zum Nasenrachenraum gelangen und dort abschwellend wirken können. Dosiertropfer, die nach der Anwendung nicht gereinigt werden müssen, sind besonders einfach anwendbar (z.B. Otriven®Einzeldosispipetten).
Bei der Anwendung von Nasensprays bleibt der Kopf dagegen in normaler gerader Position. Das Kind, das dabei steht oder sitzt, sollte dazu angehalten werden, im Moment des Sprühens tief durch das betroffene Nasenloch einzuatmen. Das andere Nasenloch wird dabei leicht mit einem Finger zugedrückt. Etwa ab dem 5. Lebensjahr können auch Nasenduschen zum Einsatz kommen.
Inhalationsarzneimittel
Selbst bei Patienten, die schon längere Zeit Inhalationsgeräte anwenden, sollte regelmäßig der Umgang hinterfragt werden. Denn die häufigsten Gründe für eine mangelhafte Funktion der Devices sind nicht technische Mängel, sondern Bedienungsfehler und nicht pfleglicher Umgang.
Inhalationsgeräte oder ‑masken lösen bei Kleinkindern manchmal Ängste aus, sodass es sinnvoll sein kann, die Anwendung zunächst an der Puppe oder dem Teddy spielerisch „auszuprobieren“. Gegen Langeweile bei längerer Anwendungsdauer (z.B. beim Inhalieren mit isotonischer Kochsalzlösung mit dem Pariboy® o.ä.) hilft das Vorlesen einer Geschichte oder ggf. auch Fernsehen.
Dosieraerosole und Pulverinhalatoren kommen etwa ab einem Alter von sechs Jahren zum Einsatz, da die Kinder dann über genügend inspiratorische Kraft und Koordinationsfähigkeit verfügen. Für jüngere Kinder stehen Hilfsmittel wie Spacer (z.B. Babyhaler®, Aerochamber®) zur Verfügung, die regelmäßig (ca. einmal wöchentlich) gereinigt werden müssen. Ein Kleinkind sitzt während der Inhalation idealerweise auf dem Schoß eines Elternteils, mit dem Rücken am Bauch des Erwachsenen, sodass das Hilfsmittel gut auf dem Gesicht des Kindes fixiert werden kann.
Nach der Inhalation von Corticosteroiden soll das Kind dazu angehalten werden, den Mund auszuspülen oder die Zähne zu putzen; bei Inhalation mit einer Maske ist zusätzlich das Gesicht zu reinigen. Zur Vermeidung lokaler Reaktionen auf der Mund- und Rachenschleimhaut sollte nach der Inhalation etwas gegessen und/oder getrunken werden.
Dermatika/Vaginalia
Bei der Abgabe von Arzneimitteln zur Anwendung auf Haut oder Schleimhäuten ist ein Hinweis auf den richtigen Gebrauch des Primärpackmittels wichtig, um Kontaminationen des Arzneimittels zu vermeiden.
Aus Kruken empfiehlt sich die Entnahme der Zubereitung mithilfe eines kleinen Spatels oder Löffels. Arzneimittel aus Tuben werden am besten nicht direkt auf die Haut gedrückt, sondern auf einen Tupfer oder ein Stück Gaze geben. Wässrige oder alkoholisch-wässrige Lösungen können direkt auf die betroffene Stelle getropft und dann vorsichtig verteilt werden.
Das Einreiben von Dermatika erfolgt normalerweise von innen nach außen. Befindet sich der Applikationsort in der Nähe von oder auf behaarten Körperregionen, sollte man in Richtung des Haarwuchses streichen, um eine Follikulitis (Haarbalgentzündung) zu vermeiden. Bei infizierten oder offenen Wunden muss auf aseptische Bedingungen sowie auf den Schutz des Anwenders geachtet werden. Dies gilt auch für stark wirksame Substanzen, die resorbiert werden können (Handschuhe tragen!).
Wünschen ältere Kinder, die betroffene Hautareale eigentlich gut selbst erreichen können, eine Unterstützung ihrer Eltern, sollte dieser Wunsch mit Verweis auf das Alter nicht abgeschlagen werden, da sich die Zuwendung positiv auf den Heilungsprozess auswirken kann (z.B. bei Dornwarzen unter der Fußsohle, Zahnspangen-bedingten Läsionen).
Kinder mit chronischen Hauterkrankungen (z.B. Neurodermitis) sollten dazu ermuntert werden, selbst mit Hand anzulegen. Dies fördert die Einsicht in die Notwendigkeit des regelmäßigen Eincremens. Durch kleine Späße (Gesichter aus Creme malen) kann die Prozedur erträglicher gestaltet werden.
Bei der Abgabe von Ölbädern dürfen Hinweise zur Badetemperatur (max. 36 °C), Badedauer (15 bis 20 min, Kleinkinder eher kürzer) und das richtige Abtrocknen (nicht reiben, sondern abtupfen) nicht fehlen.
Besonderes Einfühlungsvermögen erfordert die Anwendung von vaginalen Zubereitungen wie Salben oder Vaginaltabletten. Mädchen sollten, wenn möglich, dazu angeleitet werden, die Applikation unter Zuhilfenahme eines Spiegels selbstständig durchzuführen.
Injektionsarzneimittel
Dieser Applikationsweg ist meist medizinischem Personal vorbehalten. Eine Ausnahme bilden Kinder mit Diabetes mellitus, die im Rahmen eines Schulungsprogramms so früh wie möglich das selbstständige Injizieren erlernen sollten.
Obwohl es heute zahlreiche Kombinationsimpfstoffe gibt, sind im ersten Lebensjahr eine ganze Reihe von Injektionen erforderlich, sofern die Eltern den Empfehlungen des Impfkalenders der STIKO folgen. Tipps aus der Apotheke können diejenigen unterstützen, die – besonders beim ersten Kind – sehr unsicher sind.
Neugeborene und junge Säuglinge können auf eine Injektion mit Schreien und Wegziehen des betroffenen Körperteils reagieren. Durch Benetzen des Schnullers mit einer 20- bis 40%igen Glucoselösung kann die Schmerzempfindung gemildert werden. Auch Präparate mit anästhesierenden Wirkstoffen (Emla®) können hilfreich sein, ebenso wie das liebevolle Festhalten und Streicheln des Kindes im Bereich des Oberkörpers und Kopfes, während die Injektion (z.B. in den Oberschenkel) verabreicht wird.
Kinder im Vorschulalter sollten bei der Anwendung „mitarbeiten“, z.B. beim Hinlegen, der Auswahl der Injektionsstelle (nach zwei, drei Vorgaben) oder des aufzuklebenden Pflasters. Sie sollten vom Arzt oder den Eltern anschließend eine Belohnung für ihre Tapferkeit erhalten. Falls sich ein Kind heftig wehrt, darf es nicht von mehreren Personen gleichzeitig festgehalten werden. Wenn Beruhigungsversuche überhaupt nicht erfolgreich sind, sollte die Impfung auf einen späteren Zeitpunkt verschoben werden.
Für Schulkinder ist es hilfreich, wenn man ihnen die Gründe für die Injektion und das Vorgehen erläutert und Verständnis für eventuelle Ängste zeigt. Jugendliche geben sich angesichts einer Impfung gern „cool“, könnten aber eine Verletzung ihrer Intimsphäre befürchten.
Quellen
Bruhn, C., Frey, O., Wagner, R.: Das Kind in der Apotheke. Deutscher Apotheker Verlag, Stuttgart (2006)
Kircher, W.: Arzneiformen richtig anwenden. Deutscher Apotheker Verlag, Stuttgart, 3. Aufl (2007)
Thomson SA, et al.: Minitablets: new modality to deliver medicines to preschool-aged children. Pediatrics (2009); 123: 235-238.
Schlenger, R.: Tabletten für die Kleinsten. Dtsch. Apoth. Ztg. (2013), 153(41); S. 4288-4289
Fessler, B.: Gut gemeint oder gut gemacht? Gastrointestinale Beschwerden in der Selbstmedikation. Dtsch. Apoth. Ztg. (2012), 152(44); S. 5371
Autoren
Dr. Claudia Bruhn ist Apothekerin, und arbeitet als freie Medizinjournalistin. Sie schreibt seit 2001 regelmäßig Beiträge für die DAZ.
Dr. Wolfgang Kircher ist Apotheker und Buchautor und löst mit Leidenschaft anwendungsbezogene Probleme bei Arzneimitteln.























0 Kommentare
Das Kommentieren ist aktuell nicht möglich.