
- DAZ.online
- DAZ / AZ
- DAZ 7/2017
- Pharmazeutisch effektiv...
Wirtschaft
Pharmazeutisch effektiv, ökonomisch effizient
Gesundheitsökonomische Effekte der Selbstbehandlung mithilfe der Apotheke
Das der Publikation zugrundeliegende Forschungsprojekt wurde durch den Bundesverband der Arzneimittel-Hersteller e.V. (BAH) finanziell unterstützt. Eine detailliertere Darstellung der methodischen Vorgehensweise und der gesundheitsökonomischen Berechnungen wurde in dem Peer-Review-Journal „Gesundheitsökonomie und Qualitätsmanagement“ im Januar 2017 publiziert.
Gerade banale, selbstlimitierende Erkrankungen (leichte gesundheitliche Störungen) werden von den Patienten oft selbst behandelt. Sofern sie dazu nicht-verschreibungspflichtige Arzneimittel und/oder eine Beratung aus der Apotheke nutzen, spricht man von einer apothekengestützten Selbstbehandlung. Angesichts der zunehmenden Ressourcenknappheit im öffentlichen Gesundheitswesen könnte eine Förderung dieser Selbstbehandlung sinnvoll sein – wenn man von der Hypothese ausgeht, dass dadurch eine Entlastung dieser Ressourcen bewirkt wird. Allerdings wurde bislang nicht ausreichend untersucht, in welchem Umfang die eigenverantwortliche Selbstbehandlung tatsächlich zu einer Entlastung führt – und welche Rolle dabei die aktive Unterstützung durch die Apotheke spielt. Zudem sind die bereits bekannten Fakten und Zusammenhänge in der Fachöffentlichkeit, bei den Organen der Selbstverwaltung sowie in politischen Kreisen nicht hinreichend präsent. Die fachliche und politische Debatte zum Thema Selbstbehandlung wird in Deutschland daher überwiegend ideologisch und interessengeleitet geführt, während im internationalen Umfeld z. T. wissenschaftliche Erkenntnisse vorliegen, die eine rationalere Sicht auf die Thematik befördern [1, 2, 3].
Die naheliegende Alternative zur Selbstbehandlung stellt für viele Patienten auch bei leichteren Gesundheitsstörungen ein Besuch beim Hausarzt (oder seltener beim Facharzt) dar. Als Ergebnis des hierzulande praktizierten Inanspruchnahmeverhaltens belegen die Deutschen weltweit einen Spitzenplatz bei der Zahl ihrer jährlichen Arztkontakte [5]. Insbesondere auch im europäischen Vergleich mit Ländern wie z. B. Dänemark, Großbritannien, Frankreich, Niederlande, Norwegen und Schweden wird der Arzt z. T. um ein Mehrfaches öfter besucht (s. Abb. 1) [6]. Bereits heute klagen sowohl Patienten als auch Ärzte über einen gravierenden Zeitmangel in der ärztlichen Praxis [7, 8]. Prekär wird diese Situation vor dem Hintergrund der aktuell immer deutlicher werdenden Mangelsituation speziell im Bereich der hausärztlichen Versorgung.
Eine Studie für die Europäische Kommission aus dem Jahr 2015 kommt unter anderem zu folgenden Ergebnissen:
Die Evidenz für den medizinischen Erfolg einer Selbstbehandlung bei verschiedenen leichteren Gesundheitsstörungen ist mindestens so gut wie bei einer Arzttherapie.
Maßnahmen und Programme zur Förderung der Selbstbehandlung sind in den europäischen Ländern, in denen sie praktiziert werden, häufig sehr kosteneffektiv und entlasten das öffentliche Gesundheitssystem.
Im deutschen Gesundheitssystem konnte keine einzige Maßnahme identifiziert werden, die dazu beiträgt, „Self Care“ aktiv zu fördern [9].
Untersuchungsgegenstand und methodisches Vorgehen
Die Zielsetzung der hier dargestellten Untersuchung bestand darin, die apothekengestützte Selbstbehandlung, insbesondere mit rezeptfreien, apothekenpflichtigen Arzneimitteln, im Kontext des deutschen Gesundheitssystems sozio- und gesundheitsökonomisch zu analysieren und zu bewerten sowie Handlungsempfehlungen abzuleiten. Hierbei sollte insbesondere der Frage nachgegangen werden, welchen Stellenwert die Apotheke im Rahmen der Selbstbehandlung hat und ob sich künftig Anlass und Chancen für eine Weiterentwicklung der apothekengestützten Selbstbehandlung bieten.
Kern der Studie ist eine qualitative und quantitative gesundheitsökonomische Analyse der spezifischen Effekte einer apothekengestützten Selbstbehandlung, wobei der Fokus auf die GKV und ihre Versicherten gerichtet wird. Zuvor wurden hierzu Daten aus Marktforschung, Epidemiologie und Demoskopie ausgewertet, um die Therapiepfade gemäß der Versorgungsrealität abbilden zu können. Gesundheitspolitische Handlungsempfehlungen wurden in einem mehrstufigen Prozess anhand definierter Zielkriterien abgeleitet. Teil dieses Prozesses waren auch leitfadengestützte persönliche Experteninterviews, die mit Vertretern aus Wissenschaft, Fachkreisen, Marktforschung, Krankenkassen und anderen Marktakteuren geführt wurden.
Gesundheitsökonomischer Status quo der Selbstbehandlung in Deutschland
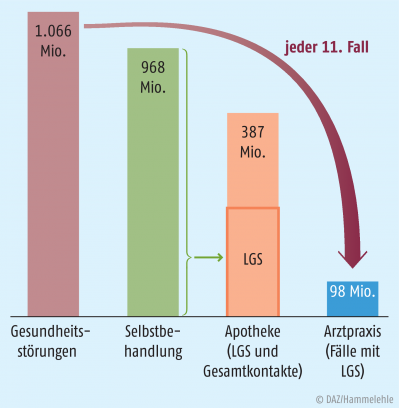
Nach Auswertung verschiedener Bevölkerungsbefragungen sowie nach eigens in diesem Projekt durchgeführten Befragungen treten in Deutschland pro Jahr über eine Milliarde leichte Gesundheitsstörungen wie z. B. Erkältungen, leichte Kopfschmerzen oder Magenverstimmungen und Sodbrennen auf, die von den Betroffenen überwiegend selbst behandelt werden (Abb. 2).
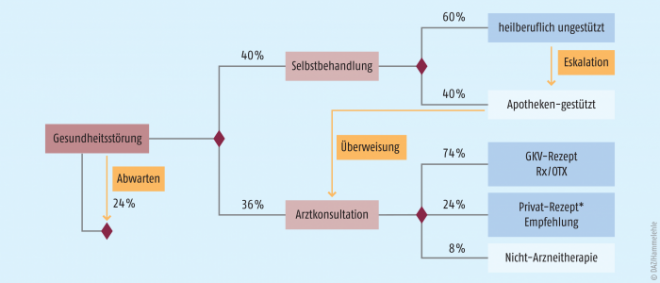
Knapp 100 Millionen dieser leichten Gesundheitsstörungen werden unterdessen ärztlich behandelt [11, 12, 13]. In jedem dieser Fälle entstehen im Durchschnitt Kosten von rund 75 Euro für Arzneimittel und Arzthonorare (s. Tab. 1).
Arztbehandlungsfall |
Selbstbehandlungsfall |
||
|---|---|---|---|
Arzneimittel |
Arzneimittel |
||
|
17,61 Euro |
|
2,52 Euro |
|
1,50 Euro |
|
2,28 Euro |
Arztkosten |
56,24 Euro |
Arztkosten |
0,00 Euro |
Gesamtkosten |
75,35 Euro |
Gesamtkosten |
4,80 Euro |
*) Der Begriff „Hausapotheke“ bezieht sich hier auf den häuslichen Arzneimittelvorrat des Patienten | |||
Die ausgewiesenen Arzneimittelkosten basieren auf einer Auswertung von Marktdaten des Verordnungs- und OTC-Markts sowie auf einer speziell durchgeführten Warenkorbanalyse des Marktforschungsunternehmens IMS Health [14, 40]. Die berechneten Arztkosten beruhen auf dem durchschnittlichen Zeitaufwand einer hausärztlichen Konsultation, multipliziert mit dem monetären Wert einer Arztminute, wie er innerhalb des GKV-Systems gegenwärtig im Durchschnitt vergütet wird [5, 8].
Was ist Selbstbehandlung?
Der Begriff der Selbstbehandlung, wie er hier verwendet wird, beschränkt sich auf diejenigen Formen von „Self Care“, die über die allgemeine Lebensführung hinausgehen und zudem durch ein aktives Verhalten (nicht durch Abwarten) charakterisiert sind. Nur wenn es sich bei den hierbei ggf. eingesetzten Präparaten um (rezeptfreie) Arzneimittel handelt, entspricht dies in der Terminologie der Untersuchung dem Begriff Selbstmedikation [10]. In der Praxis ist die Domäne der Selbstbehandlung vorwiegend der Bereich der leichteren und vorübergehenden Gesundheitsstörungen. Diese sind häufig dadurch gekennzeichnet, dass die Beschwerden selbstlimitierend sind und ohne Spätfolgen bleiben sowie die Fähigkeit zur Ausübung von Alltagstätigkeiten oder Berufstätigkeit gar nicht oder nur wenige Tage beeinträchtigt ist. Eine sogenannte Apotheken-gestützte Selbstbehandlung kann dabei prinzipiell sowohl medikamentöse als auch andere Formen der Selbstbehandlung umfassen.
Für mindestens die Hälfte der Arztbesuche bei leichten Gesundheitsstörungen sind nicht primär medizinische, sondern eher formale Gründe der maßgebliche Anlass: Die Versicherten benötigen eine Arbeitsunfähigkeits-Bescheinigung (AU-Bescheinigung) oder haben einen konkreten Rezeptwunsch, um sich so die Ausgaben für OTC-Präparate zu sparen. In anderen Fällen sind auch Unsicherheit oder subjektiv gegebene Informationsdefizite Entscheidungsgründe gegen eine Selbstbehandlung [15, 11, 12]. Verbraucher, die sich ausreichend vorinformiert fühlen, entscheiden sich hingegen häufig für eine Selbstbehandlung. Gründe hierfür sind insbesondere die Zeitersparnis, die Bequemlichkeit und speziell der niederschwellige Zugang zum Versorgungs- und Beratungsangebot der Apotheken. Von zentraler Bedeutung ist in diesem Zusammenhang – nicht nur für Verbraucher und aus heilberuflicher Sicht, sondern auch gesundheitsökonomisch - die Frage nach dem Nutzen und der Effektivität der Selbstbehandlung: Die Auswertung entsprechender Studien zeigt, dass Selbstbehandlung und -medikation sichere und angemessene Therapieformen bei leichten Erkrankungen sind, wenn die gegebenen institutionellen Rahmenbedingungen, arznei- und werberechtliche Bestimmungen sowie der Informationsstand der Verbraucher berücksichtigt werden. Ein Nutzenunterschied bezogen auf patientenrelevante Endpunkte zwischen einer Arzt- und einer Apotheken-gestützten Selbstbehandlung von leichten Gesundheitsstörungen, wie sie hier definiert sind, ist auf Basis des wissenschaftlich gesicherten Erkenntnisstandes nicht festzustellen und somit als nicht gegeben anzusehen [13, 11, 12, 9, 36, 37].
Bei der Selbstbehandlung einer leichten Gesundheitsstörung mit rezeptfreien Arzneimitteln (Selbstmedikation) fallen im Durchschnitt Kosten von 4,80 Euro an (s. Tab. 1). Bei der Ermittlung dieser Daten ist kalkulatorisch berücksichtigt, dass es neben Käufen in der Apotheke auch zur Anwendung von Präparaten aus der privaten Hausapotheke kommt.
Die Selbstbehandlung leichter Gesundheitsstörungen setzt demnach heute im GKV-System Ressourcen in Höhe von ca. 21,4 Milliarden Euro im Jahr frei. Diese Zahl ist auf Basis obiger Kosten für den Einzelfall unter konservativen Prämissen hochgerechnet [4, 16, 17].
Dieser Betrag enthält den Ressourcenverbrauch in der ambulanten ärztlichen Versorgung und die effektiven GKV-Ausgaben für verordnete Arzneimittel. Auf volkswirtschaftlicher Ebene werden überdies durch Selbstmedikation derzeit rund 21 Millionen Arbeitsausfalltage bzw. Produktivitätsverluste in Höhe von mindestens 5,97 Milliarden Euro pro Jahr vermieden. Der größere Teil davon entfällt mit 3,68 Milliarden Euro auf Arbeitsausfälle, die durch Arztkonsultationen während der Arbeitszeit entstehen. Diese Berechnung beruht auf der Erkenntnis, dass jeder fünfte Arztbesuch eines abhängig Beschäftigten während der Arbeitszeit stattfindet [11, 12, 15]. Einen geringeren Anteil von 2,28 Milliarden Euro machen Produktivitätsverluste aus, die durch vermeidbare Krankschreibungen entstehen.
Substitutionsvolumen |
Ad-hoc-Szenario
20.000.000,00
|
Zukunftsszenario
40.000.000,00
|
Status quo
-320.000.000,00
|
|
|---|---|---|---|---|
Perspektive Patient |
Arzneimittelkosten OTC (in Euro) |
65.997.473,68 |
131.994.947,37 |
-1.055.959.578,95 |
Arzneimittelkosten Verordnungen (Zuzahlungen) (in Euro) |
-42.120.000,00 |
-84.240.000,00 |
673.920.000,00 |
|
Summe monetäre Kosten (in Euro) |
23.877.473,68 |
47.754.947,37 |
-382.039.578,95 |
|
Zeitkosten Patient (in Minuten) |
-3.370.578.947,37 |
-6.741.157.894,74 |
53.929.263.157,89 |
|
Perspektive Arzt |
Zeitkosten Arzt (in Minuten) |
-642.692.307,69 |
1.285.384.615,38 |
10.283.076.923,08 |
Perspektive GKV |
Behandlungskosten Arzt (in Euro) |
-1.123.473.625,49 |
-2.246.947.250,98 |
17.975.578.007,81 |
Arzneimittelkosten Verordnungen (in Euro) |
-212.826.120,00 |
425.652.240,00 |
3.405.217.920,00 |
|
Summe monetäre Kosten (in Euro) |
-1.336.299.745,49 |
-2.672.599.490,98 |
21.380.795.927,81 |
|
Perspektive Volkswirtschaft |
AU-bedingte Ausfälle (in Euro) |
-142.500.000,00 |
-285.000.000,00 |
2.280.000.000,00 |
Therapiebedingte Arbeitsausfälle (in Euro) |
-230.611.906,25 |
-461.223.812,50 |
3.689.790.500,00 |
|
Summe monetärer Kosten (in Euro) |
-373.111.906,25 |
-746.223.812,50 |
5.969.790.500,00 |
|
AU-bedingte Arbeitsausfälle (in Minuten) |
-240.000.000,00 |
-480.000.000,00 |
3.840.000.000,00 |
|
Therapiebedingte Arbeitsausfälle (in Minuten) |
-388.399.000,00 |
-776.798.000,00 |
6.214.384.000,00 |
|
Summe Zeitkosten (in Minuten) |
-628.399.000,00 |
-1.256.798.000,00 |
10.054.384.000,00 |
|
Perspektive Apotheke |
Apothekenhonorierung Rx/OTx (in Euro) |
-109.800.000,00 |
-219.600.000,00 |
1.756.800.000,00 |
Apothekenmarge OTC |
21.074.823,53 |
42.149.647,06 |
-337.197.176,47 |
|
Summe Apothekenhonorierung (in Euro) |
-88.725.176,47 |
-177.450.352,94 |
1.419.602.823,53 |
|
Perspektive pU |
Netto-HAP Rx/OTx (in Euro) |
-73.200.000,00 |
-146.400.000,00 |
1.171.200.000,00 |
Netto-HAP OTC (Direktgeschäft) (in Euro) |
34.385.238,39 |
68.770.476,78 |
-550.163.814,24 |
|
Summe Netto-HAP (in Euro) |
-38.814.761,61 |
-77.629.523,22 |
621.036.185,76 |
Auf Grundlage dieser Zahlen gilt, dass statistisch pro Euro, der für Selbstmedikation ausgegeben wird, jeweils knapp 14 Euro für die GKV und 4 Euro für die Volkswirtschaft eingespart werden. Dieser Wert fällt im Vergleich zu bislang veröffentlichten Studien höher aus, da in diesen regelhaft ein Selbstmedikationsfall mit dem vollständigen Verbrauch einer OTC-Packung gleichgesetzt wurde, was sich in der vorliegenden Studie aufgrund verbesserter und erstmals verfügbarer Daten als unrealistisch (da zu hoch) erwiesen hat.
Behandelt ein Patient seine leichte Gesundheitsstörung selbst mit rezeptfreien Arzneimitteln, wird er netto mit 1,19 Euro höheren Arzneimittelausgaben belastet, als wenn er zum Arzt geht. (Trotz der Erstattung der verordneten Arzneimittel muss der Patient beispielsweise Zuzahlungen leisten.) Dieser monetären Mehrbelastung steht ein durchschnittlicher (Frei-)Zeitgewinn des Patienten pro Selbstbehandlungsfall von 148 Minuten gegenüber. Bei einer Einsparung von 1,19 Euro ergibt sich für diesen Zeitaufwand ein „kalkulatorischer Stundenlohn“ von rund 0,42 Euro.
Wenn wie oben beschrieben jeder fünfte Arztbesuch eines abhängig Beschäftigten in seiner Arbeitszeit stattfindet, sind in der hierfür notwendigen Patientenzeit statistisch gesehen 20 Minuten ausgefallene Arbeitszeit enthalten. Anders als die betroffene Arbeitszeit ist der Verlust freier Zeit von fast zwei Stunden, der mit einem ärztlichen Behandlungsfall im Durchschnitt einhergeht, nicht monetär erfassbar, für den Patienten aber von hohem subjektivem Wert [13, 11, 12].
Weitere gut dokumentierte Nutzen- bzw. Lebensqualitätseffekte der Selbstbehandlung resultieren aus einem erleichterten und beschleunigten Versorgungszugang.
Diese Daten zeigen deutlich, dass die Selbstbehandlung heute zur Ressourcenentlastung des deutschen Gesundheitssystems und der Volkswirtschaft beiträgt. Auch für andere Gesundheitssysteme wurde dies dokumentiert [3, 17, 19, 20]. Eine weitergehende perspektivenbezogene Analyse zeigt, dass bei Verbrauchern und Ärzten unmittelbar und kurzfristig erhebliche Reduzierungen der Zeitkosten eintreten. Die budgetären Effekte auf die GKV sind demgegenüber komplex und z. T. von gesundheitspolitischen Grundsatzentscheidungen abhängig. Speziell gilt dies für das ärztliche Honorarvolumen, das in Deutschland zwar nicht unmittelbar fallzahlbezogen ist, ohne die praktizierte Selbstbehandlung aber bei sonst gleichen Bedingungen für erheblich mehr Behandlungsfälle ausreichen müsste.
Die Apotheken nehmen in der Selbstbehandlung eine zentrale Rolle ein. Deswegen sind sie von den Effekten in mehrfacher Hinsicht betroffen: Etwa vier von fünf Arzneimitteln zur Selbstmedikation werden in der öffentlichen Apotheke abgegeben, und mehr als jedes zweite in der Apotheke abgegebene Arzneimittel ist ein OTC-Präparat [14]. Entsprechend hoch sind für die Apotheken die betriebswirtschaftliche Bedeutung dieses Segments und dessen Beitrag zur Profilierung und Kundenbindung der Apotheken [21]. Umgekehrt profitiert der Selbstbehandlungsgedanke stark von der Apotheke, da ohne die Beratungsmöglichkeit in der Apotheke die Bereitschaft der Verbraucher zur Selbstbehandlung weniger ausgeprägt wäre [22]. Bei der perspektivengerechten Analyse der Untersuchungsergebnisse wird allerdings deutlich, dass das gegenwärtige Honorierungs- bzw. Preisbildungssystem dem gesundheitsökonomischen Beitrag der Apotheken in der Selbstbehandlung nicht entspricht.
Chancen einer geförderten Selbstbehandlung
Obwohl die Status-quo-Analyse deutlich macht, dass die apothekengestützte Selbstbehandlung in Deutschland bereits heute einen hohen Stellenwert in der Gesundheitsversorgung einnimmt, gibt es diverse weitere Anknüpfungspunkte, um die Selbstbehandlung bei leichten Gesundheitsstörungen weiter zu fördern.
Für die Quantifizierung der dadurch potenziell zu realisierenden Einsparungen lassen sich zwei alternative Szenarien projizieren:
In einem mittel- bis längerfristig angelegten Szenario (sog. Zukunfts-Szenario) könnten jährlich durch veränderte Rahmenbedingungen Wirtschaftlichkeitsreserven von bis zu 2,7 Milliarden Euro für die GKV und mindestens 750 Mio. Euro zusätzlich für die Volkswirtschaft realisiert werden (Abb. 4). Das entspricht einem Einsparungsvolumen in der Größenordnung, die die Krankenkassen den Rabattverträgen für ärztlich verordnete Arzneimittel zuschreiben! Dabei wird davon ausgegangen, dass ein Fünftel aller heutigen Hausarztkontakte durch Maßnahmen einer verstärkten apothekengestützten Selbstbehandlung ersetzt werden können. Dafür sind allerdings grundlegende Veränderungen in der Anreizstruktur und den Rahmenbedingungen des Gesundheitsmarktes sowie im GKV-System notwendig. (Zur Einordnung dieses Szenarios sei darauf hingewiesen, dass sich Deutschland mit der maximal angenommenen Reduzierung der Arztkontakte um ein Fünftel immer noch auf dem Niveau der Weltspitze und deutlich oberhalb des europäischen Durchschnitts befinden würde.)
Kurzfristiger wird in einem weniger ambitionierten Szenario (sog. Ad-hoc-Szenario) davon ausgegangen, dass lediglich ein Zehntel aller Hausarztkontakte durch Selbstbehandlung der betreffenden Patienten ersetzt wird. Das wäre durch den zurückhaltenden Einsatz moderat wirkender Anreiz- und Steuerungsinstrumente möglich. Schon in diesem Szenario kleinerer Veränderungen könnte im Durchschnitt bei jedem deutschen Hausarzt täglich eine Stunde Arbeitszeit freigesetzt werden. Im ambitionierteren, mittel- bis längerfristigen Zukunfts-Szenario wären es sogar bis zu zwei Arztstunden pro Tag. Legt man die so freigesetzte Arztzeit auf die dann ja gesunkene Patientenzahl in der Hausarztpraxis um, steht für jeden dieser Patienten bis zu einem Viertel mehr Zeit zur Verfügung. Dass dieser Zeitgewinn zu einer Steigerung der Qualität von Anamnese, Diagnostik und Therapie beitragen könnte, dürfte ohne Zweifel sein [7, 23, 25, 26]. Dazu kommt, dass Krankheitsfälle, die heute aus Zeitmangel in der Arztpraxis nicht frühzeitig erkannt oder unterversorgt werden, möglicherweise besser und voraussichtlich kostengünstiger therapiert werden könnten.
Gesundheitspolitische Ableitungen
Die genannten Effizienzpotenziale durch mehr gesundheitliche Eigenverantwortung und Selbstbehandlung können insbesondere in Anbetracht künftiger Herausforderungen durch die demografische Entwicklung und den kostensteigernden medizinisch-pharmazeutischen Fortschritt einen quantifizierbaren Beitrag leisten, um der Knappheitsproblematik und drohenden Rationierungsszenarien zu begegnen [27].
Die gesundheitspolitischen Folgerungen, die aus der vorliegenden Untersuchung hervorgehen, fokussieren insbesondere auf den breiteren Zugang der Verbraucher zur Selbstbehandlung auf der Produkt- und Informationsebene sowie auf monetäre und institutionelle Anreizsysteme für Verbraucher und Akteure im System. Derzeit ist bei Arbeitnehmern in Deutschland der Wunsch nach einer Arbeitsunfähigkeitsbescheinigung (AU-Bescheinigung) als alleiniger Grund für jeden fünften Arztbesuch verantwortlich [28]. Als zweite wichtige und isolierbare Motivation, die aus Verbrauchersicht für einen medizinisch nicht erforderlichen Arztbesuch spricht, konnte das Interesse an der Vermeidung von OTC-Ausgaben identifiziert werden [11]. Es sollte deswegen dringend über Anreize nachgedacht werden, dieser Fehlnutzung von knappen und teuren Arztkapazitäten unmittelbar entgegenzuwirken.
Diskussionswürdig erscheint in diesem Zusammenhang insbesondere eine Kompetenzausweitung der Apotheken hinsichtlich der Ausstellung von AU-Bescheinigungen. Diese Idee ist z. B. in der Schweiz bereits erprobt und verbindet sich konzeptionell nahtlos mit den folgenden Grundgedanken eines Selbstmedikationsbudgets oder gar eines „deutschen Minor Ailment Schemes“ (MAS) britischen Vorbilds.
Zur finanziellen Förderung der Selbstbehandlung könnten (gesetzlich) Versicherte von ihrer Krankenkasse ein definiertes Budget für den eigenverantwortlichen Kauf rezeptfreier apothekenpflichtiger Arzneimittel zur Verfügung gestellt bekommen, ggf. kombiniert mit einer Zuzahlungsregelung [29]. Dieses Konzept des Selbstmedikationsbudgets hat den Vorteil, dass auf medizinisch oder sozialpolitisch bedenkliche Hürden für einen Arztbesuch (wie z. B. eine Praxisgebühr), verzichtet werden kann. Für eine vollständige Übersicht der Analyseergebnisse zu Eignung und Umsetzbarkeit verschiedener Vorschläge zur Förderung der Selbstbehandlung sei hier auf das Gesamtgutachten und die publizierte Übersichtsarbeit hierzu verwiesen [4, 39].
Neben den oben beschriebenen Fehlanreizen (AU-Bescheinigung, Arzneimittelkosten bei OTC) kann es weitere, sich in Teilen überlagernde Gründe gegen eine Selbstbehandlung geben: Besonders Unsicherheiten und Informationsdefizite sind hier zu nennen [11, 13]. Sehr häufig ist z. B. der finanzielle und zeitliche Aufwand einer Therapie für den Verbraucher einfacher abzuschätzen als der zu erwartende Nutzen. Das Entscheidungskalkül hängt dann nicht zuletzt von der Zugänglichkeit weiterer Informationsquellen und der Einschätzung ihrer Zuverlässigkeit und Vertrauenswürdigkeit ab. Deswegen sollten adäquate (zertifizierte) Informationsangebote für Verbraucher geschaffen werden (z. B. eine spezielle Internetplattform, unterstützt durch eine heilberuflich besetzte Telefonhotline). Auch hier liegen überzeugende Erfahrungen aus europäischen Nachbarländern (z. B. Niederlande, Großbritannien) vor [9, 30].
Gemäß den vorliegenden Untersuchungsergebnissen schließen unterdessen vor allem die Apotheken die Kenntnis- und Vertrauenslücken, die einer Selbstbehandlung im individuellen Fall entgegenstehen können. Durch ihren niederschwelligen Zugang werden die Vor-Ort-Apotheken offenbar dem Ziel des Verbrauchers gerecht, seinen Aufwand für die Behandlung zu minimieren und gleichzeitig seinen Nutzen zu maximieren. Es ist vor diesem Hintergrund evident, dass die Apotheken heute bedeutsam dafür sind, wie die Verbaucher Nutzen, Risiken und Aufwand der Selbstbehandlung einschätzen. Diese Einschätzung wiederum liefert die Entscheidungsgrundlage dafür, ob eine Selbstbehandlung als Alternative zum Arztbesuch in Betracht gezogen wird. Die Untersuchungsergebnisse lassen den Schluss zu, dass die Apotheken in vielen Fällen ein entscheidender Impulsgeber dafür sind, dass Verbraucher den Weg der Selbstbehandlung wählen.
Gleichwohl sind die Aufgaben und Funktionen der Apotheken als Gesundheitszentrum in diesem Kontext noch deutlich ausbaufähig [31]. Praxisbewährte und z. T. bereits evaluierte Anschauungsbeispiele hierzu finden sich im europäischen Ausland, insbesondere in den angelsächsischen Ländern und z. T. in der Schweiz [32, 33, 34, 41]. Hervorzuheben ist hier vor allem die Möglichkeit einer modifizierten Übertragung von Elementen der britischen Minor Ailment Schemes (MAS) auf deutsche Verhältnisse. MAS sind ein konzeptioneller Gesamtansatz, bei dem die Apotheken stärker als Gatekeeper bei leichten Gesundheitsstörungen eingesetzt werden. Die weitere Erschließung der Selbstbehandlungspotenziale durch die Apotheken gewinnt an Dynamik, wenn der Prozess für die Apotheken auch aus betriebswirtschaftlicher Sicht anreizverträglich gestaltet wird. Eine unmittelbar durch den Verbraucher zu leistende Honorierung von OTC-Beratungsleistungen wäre insbesondere im Zuge eines neuen Preisbildungsmodells für die Apotheken implizit umsetzbar. Daneben sind aber auch Vergütungslösungen denkbar, die von den Kostenträgern des Gesundheitssystems (mit-)getragen werden. Es ist folgerichtig und insbesondere im Rahmen eines MAS oder Selbstmedikationsbudgets praktisch vorstellbar, dass diejenigen Kostenträger, die durch die apothekengestützte Selbstbehandlung maßgeblich entlastet werden, in deren Förderung finanziell eingebunden sind. Im Rahmen der standardisierten, leitfadengestützten Interviews, die Bestandteil des vorliegenden Forschungsprojekts waren, haben die befragten Experten aus verschiedenen fachlichen Disziplinen und Institutionen nicht zuletzt die Bedeutung der öffentlichen Apotheken für eine sichere Selbstmedikation hervorgehoben und sich ausnahmslos für die Beibehaltung der Apothekenpflicht von OTC-Arzneimitteln ausgesprochen. Diese Einschätzung korrespondiert mit der gesundheitsökonomischen Analyse der vorliegenden Untersuchung.
Neue Entlassungen aus der Verschreibungspflicht (sog. OTC-Switches) stellen grundsätzlich ein weiteres Instrument zur Förderung der Selbstmedikation dar, da dadurch sowohl die Bandbreite der selbstbehandelbaren Indikationen als auch die Auswahl an wirksamen Therapieoptionen innerhalb der Anwendungsbereiche zunehmen [1]. Monetäre Anreize für eine Selbstbehandlung wie sie oben diskutiert werden, könnten das Klima für weitere OTC-Switches verbessern, so dass wechselseitige Verstärkungseffekte zu erwarten sind.
Der Umfang der Erstattungsfähigkeit rezeptfreier Arzneimittel in der GKV sollte demgegenüber unter Abwägung des Solidaritäts- und Subsidiaritätsprinzips sozialpolitisch entschieden werden. Dabei ist eine Förderung der Selbstbehandlung sowohl mit einem Mehr als auch mit einem Weniger an sozialem Ausgleich kompatibel – insbesondere stellt die Förderung der Selbstbehandlung keinen Widerspruch zu den Mechanismen des sozialen Ausgleichs dar.
Fazit und Ausblick
Wenn Menschen sich selbst (oder gar nicht) behandeln, obwohl eine ärztliche Therapie erforderlich wäre, ist das medizinisch und gesundheitsökonomisch kontraproduktiv. Wenn Menschen zum Arzt gehen, obwohl eine adäquate Selbstbehandlung möglich wäre, ist das ebenso unökonomisch. Es kann aber auch medizinisch kontraproduktiv sein, jedenfalls auf gesellschaftlicher Ebene, da knappe Ressourcen (z. B. Arzt-Zeit) für eine sinnvolle alternative Verwendung nicht mehr zur Verfügung stehen. Gesundheitspolitisches Ziel muss es daher sein, die richtige Entscheidung des Einzelnen für eine Arztbehandlung (wenn nötig) oder eine Selbstbehandlung (wenn möglich) zu fördern. Um hier Effizienzreserven zu erschließen, bedarf es in Deutschland neuer Informations- und Anreizsysteme für Verbraucher, weiterhin der Apothekenpflicht für OTC-Arzneimittel sowie einer gestärkten Rolle der Apotheken als „Lotse“ im Gesundheitssystem und „Erstversorger“ bei leichten Gesundheitsstörungen.
Die durch das EuGH-Urteil zum Verbot von Rx-Boni entfachte politische Debatte, bei der z. T. der hohe Stellenwert einer flächendeckenden Apothekenversorgung infrage gestellt wird, ist schon alleine vor dem Hintergrund der hier beschriebenen Erkenntnisse gesundheitsökonomisch nicht nachzuvollziehen. So trägt der niederschwellige Zugang zur Apotheke und der apothekengestützten Selbstbehandlung heute bereits maßgeblich dazu bei, insbesondere die knappen zeitlichen Kapazitäten der Ärzte stärker auf Behandlungsfälle zu fokussieren, die über leichte Gesundheitsstörungen hinausgehen. Die durch Selbstbehandlung freigesetzten Kapazitäten müssten ansonsten zusätzlich finanziert werden oder stünden den Patienten nicht zur Verfügung.
Inwieweit es künftig zu einer weiteren Verlagerung geeigneter Fälle in die Selbstbehandlung kommt, hängt ganz entscheidend davon ab, wie sich die Rahmenbedingungen des Arzneimittel- und Gesundheitsmarktes in Zukunft darstellen werden. Insbesondere öffentliche Institutionen und der Gesetzgeber, aber auch die Marktbeteiligten und Organe der Selbstverwaltung verfügen hier über einen breiten Gestaltungsspielraum. Diesen sollten sie nutzen, um individuelles Handeln besser mit dem Gemeinwohlinteresse an einem Ausbau gesundheitlicher Eigenverantwortung in Einklang zu bringen. Politisch mehrheitsfähige Ansätze hierzu können insbesondere dann gefunden werden, wenn die maßgeblich betroffenen Akteure an der Verteilung der erzielbaren Effizienzgewinne beteiligt werden. |
Literatur
[1] Cohen J., Millier, A., Silva, A. N.: Asessing the economic impact of Rx-to-OTC switches: systematic review and guidelines for future development. In: J Med Econ 2013;16:835-844
[2] Fattore, G., Gugiatti, A.: Economic Assessment of the Self-medication practices of members of the public on health expenditures and services. Research Center of Health Management (Ce. R. G. A. S.). L. Bocconi Business University. Milano 1996.
[3] AESGP (2004): The Economic and Public Health Value of Self-Medication. Brüssel 2004. Im Internet abrufbar unter: http://www.aesgp.eu/media/cms_page_media/68/2004study.pdf (Stand 05.08.2015)
[4] May U., Bauer C. (2016): Selbstbehandlung und Apotheke. Ein sozio- und gesundheitsökonomisches Gutachten. Gutachten im Auftrag des Bundesverbands der Arzneimittel-Hersteller. Bonn 2016.
[5] Barmer GEK (2015): Barmer GEK Arztreport 2015. Schriftenreihe zur Gesundheitsanalyse, Band 30. Im Internet abrufbar unter: https://www.aqua-institut.de/aqua/.../Arztreport_BARMER_GEK_2015.pdf (Zugriff am 02.06.2015)
[6] Robert Koch-Institut (Hrsg) (2015) Gesundheit in Deutschland. Gesundheitsberichterstattung des Bundes. Gemeinsam getragen von RKI und Destatis. RKI, Berlin
[7] Köcher, R. (2013): MLP Gesundheitsreport 2012/13. Berlin, 23. Januar 2013. Im Internet abrufbar unter: http://www.mlp-ag.de/presse/gesundheitsreport/gesundheitsreport-2012-13/ (Zugriff am 23.04.2015).
[8] Kassenärztliche Bundesvereinigung (2014a), Ärztemonitor 2014. Tabellenband. Im Internet abrufbar unter: http://www.kbv.de/media/sp/infas_Tabellenband_Aerztemonitor_AE_20140630.pdf (Stand 07.08.2015)
[9] Ostermann, H./Renner, A.-T./Bobek, J./Schneider, P./Vogler, S. (2015): A cost/benefit analysis of self-care systems in the European Union. Final report.
[10] Cranz H. (1985): Situationsanalyse, Beurteilung, Determinanten und Entwicklungstendenzen der Selbstmedikation. Kiel.
[11] Bundesverband der Arzneimittel-Hersteller (2015a): Ergebnisse aus dem Deutschen Gesundheitsmonitor des BAH. Brennpunktfragen zur Abschätzung von Arztbesuchen aufgrund leichter Gesundheitsstörungen. Bonn 2015.
[12] Bundesverband der Arzneimittel-Hersteller (2015b): OTC / Wahrnehmung der Verbraucher, Ergebnisse aus dem Deutschen Gesundheitsmonitor des BAH. Bonn 2015
[13] The Nielsen Company (2012): Befragung von Kassenpatienten zum Thema: Attraktivität der Rückerstattung nicht verschreibungspflichtiger Medikamente. Befragung im Auftrag des BAH. Frankfurt und Bonn 2012.
[14] Bundesverband der Arzneimittel-Hersteller (2016): Der Arzneimittelmarkt in Deutschland. Zahlen und Fakten 2015. Bonn 2016.
[15] Kowalski, C., Nitzsche, A., Hollmann, D., Pfaff, H. (2014): Führt die betriebliche Fehlzeitenregelung zu unnötigen Arztbesuchen? In: Böcken, J., Braun, B., Meierjürgen, R. (Hrsg.): Gesundheitsmonitor 2014. Bürgerorientierung im Gesundheitswesen. Gütersloh 2014
[16] May, U. / Bauer, C. (2013): Der gesundheitsökonomische Stellenwert von OTC-Präparaten in Österreich. Wien 2013.
[17] Consumer Healthcare Products Association: The Value of OTC Medicine to the United States. Washington D.C. 2012.
[18] Bundesministerium für Gesundheit (2015): Arbeitsunfähigkeit: Fälle und Tage nach Diagnosen 2013. Ergebnisse der Krankheitsartenstatistik der gesetzlichen Krankenversicherung. Im Internet abrufbar unter: http://www.bmg.bund.de/fileadmin/dateien/Downloads/Statistiken/GKV/Geschaeftsergebnisse/2013_Faelle_und_Tage_nach_Diagnosen.pdf (Stand: 14.07.2015)
[19] Theurl, E. (1998): Volkswirtschaftliche Aspekte und Effekte einer Verstärkung der Selbstmedikation in Österreich. Innsbruck 1998.
[20] Thomas, D., Noyce, P. (1996): The interface between self-medication and the NHS. In: BMJ. Vol. 312. 16 March 1996
[21] May, U. / Bauer, C. (2012): Kundenbindung durch Kompetenz. OTC in der Apotheke, in: AWA vom 01.07.2012, S. 9 f.
[22] May, U., Mulks, M., Claus, C. (2015): Guter Rat ist billig? Der Wert der OTC-Beratung in der Apotheke aus Verbrauchersicht. In: Deutsche Apotheker Zeitung, 155. Jahrgang. 23.04.2015. Nr. 17, S. 18-23
[23] Kassenärztliche Bundesvereinigung (KBV) (2014): Ärztemonitor. Ergebnisse zur zweiten Befragung im Frühjahr 2014. Im Internet abrufbar unter: http://www.kbv.de/media/sp/infas_Praesentation_Aerztemonitor_5213_20140701.pdf (Zugriff am 03.06.2015).
[24] IGES Institut (2015): Wenn Arztpraxen leer bleiben: In Baden-Württemberg drohen 2030 Versorgungsengpässe. Im Internet abrufbar unter: http://www.iges.com/kunden/gesundheit/forschungsergebnisse/2015/ambulante-versorgung/index_ger.html (Stand 11.03.2016)
[25] Kassenärztliche Vereinigung Nordrhein (2013): Versorgungsreport 2013. Düsseldorf 2013
[26] Krombholz, W., Ärztemangel und die Schwächen der Bedarfsplanung, Offener Leserbrief des KVB-Vorstandsvorsitzenden Dr. Wolfgang Krombholz zum SZ-Artikel „Stress für den Hausarzt“ vom 10. Januar 2014: Im Internet abrufbar unter: https://www.kvb.de/presse/statements/aerztemangel-und-schwaechen-der-bedarfsplanung/ (Stand: 15. Oktober 2015)
[27] Wasem, J. (2013): Eigenverantwortung ist kein Mythos. Interview in: IGEPHA (Hrsg.): Quintessence. Ausgabe 4/2013.
[28] Barmer GEK / Bertelsmann-Stiftung (2014): Gesundheitsmonitor 2014: Bürgerorientierung im Gesundheitswesen. Gütersloh 2014
[29] May, U. (2011): Selbstmedikationsbudget: Eine Idee mit Potenzial. In: Pharmazeutische Zeitung. 156. Jahrg. Nr. 13. Eschborn 2011, S. 12-14.
[30] Neprofarm (2016): Bewustwording patiënten over zelfzorg neemt hoge vlucht. Im Internet abrufbar unter: http://neprofarm.nl/bewustwording-patienten-over-zelfzorg-neemt-hoge-vlucht/ (Stand 04.03.2016)
[31] Rychlik, R. (2011): Gesundheitszentrum Apotheke. Vortrag bei der Deutschen Apotheker- und Ärztebank (apoBank) in Düsseldorf am 16.11.2011
[32] Baqir, W. et al. (2011): Cost analysis of a community pharmacy ‘minor ailment scheme’ across three primary care trusts in the North East of England. Journal of Public Health 33(4), pp. 551-555.
[33] Lee, R., McCarthy, L. (2015): Canadian “minor ailments” programs: unanswered questions. Canadian Pharmacists Journal 148(6), pp. 302-304.
[34] Paudyal, V. et al. (2013): Are pharmacy-based minor ailment schemes a substitute for other service providers? A systematic review. British Journal of General Practice 63(612), pp. e472-e481.
[35] May, U. (2002): Selbstmedikation in Deutschland: Eine ökonomische und gesundheitspolitische Analyse. Stuttgart 2002.
[36] Wasem, J., May U. (2003): Medizinische Risiken versus ökonomische Chancen der gesundheitlichen Eigenverantwortung. In: Gesundheitsökonomie und Qualitätsmanagement. 8. Jahrgang. Nr. 1. Februar 2003. S. 31-38.
[37] Göbel H., Braun J., Petersen-Braun M., Gessner U. (2016): Pharmakoökonomischer Nutzen der Selbstmedikation in Deutschland – Empirische Untersuchung am Beispiel von Migräne und Kopfschmerzen. In: Gesundheitsökonomie und Qualitätsmanagement 2016;21(01):23-29.DOI:10.1055/s-0035-1553042
[38] Bauer, C. / May, U. (2014): Hoch geschätzt und doch unterschätzt. Naturheilmittel aus Verbrauchersicht, in: DAZ vom 04.09.2014, 154. Jahrgang, Nr. 36, S. 78-82.
[39] May U., Bauer C.: Apothekengestützte Selbstbehandlung bei leichteren Gesundheitsstörungen – Nutzen und Potenziale aus gesundheitsökonomischer Sicht, in: Gesundh ökon Qual manag 2017; 22: 1–11
[40] Schilly, B., Voigt, R. (2011): Kundenverhalten verstehen. In: pharma marketing journal 5/2011, S. 20-22
[41] Blasius, H.: Apotheker sollen Ärzte entlasten. Schweizer Gesundheitspolitiker fordern erweiterte Kompetenzen für Apotheker, in: DAZ vom 1.12.2016, 156. Jahrgang, Nr. 48, S.30-32

























0 Kommentare
Das Kommentieren ist aktuell nicht möglich.