
- DAZ.online
- DAZ / AZ
- DAZ 9/2019
- Revolutionärer Bluttest ...
Arzneimittel und Therapie
Revolutionärer Bluttest auf Brustkrebs?
Meldung des Universitätsklinikums Heidelberg sorgt für Irritationen
Der Grund für solche und viele weitere Schlagzeilen ist eine Pressemitteilung des Universitätsklinikums Heidelberg, in der darauf aufmerksam gemacht wird, dass Forscher der Universität ein neues Verfahren entwickelt haben, mit dem Brustkrebs mithilfe einer Blutprobe nachgewiesen werden kann [1]. Und natürlich ist auch schon ein Name damit verbunden: „HeiScreen“ heißt der Test, der derzeit von einer gleichnamigen Firma, einer Ausgründung der Universität Heidelberg, für die Markteinführung vorbereitet wird. Er soll „die gängigen Diagnose-Verfahren erweitern und in Zukunft Abertausenden Frauen bei der Früherkennung, aber auch bei der Behandlung von Brustkrebs helfen“ – so die beteiligten Forscher.
Brustkrebs ist ein Tumor, der extrem viele bewegt – nicht nur jährlich 80.000 neue betroffene Frauen, sondern auch deren Partner, Kinder und Freunde. Brustkrebs ist gewissermaßen das emotionale Paradigma von Brutalität, die die Natur für den Menschen bereithält, obwohl in den letzten Jahren bei der Behandlung riesige Fortschritte erzielt wurden, so dass sich die Überlebenszeit nach einer Diagnose deutlich verlängert hat. Allerdings gibt es noch Luft nach oben, denn jeder weiß, dass Tumoren in der Regel prinzipiell heilbar sind, wenn sie frühzeitig erkannt werden. „Früherkennung“ heißt also das Zauberwort, und dies wird durch den HeiScreen-Test aufgenommen.
Information ohne Tiefe
Was steckt dahinter, und warum runzelt man auch in manchen Medien der Laienpresse die Stirn, obwohl doch jede Sensation willkommen ist?
Da gibt es etliche Gründe! Zum einen fehlt es an nachprüfbaren Daten, was erstaunlich ist, da die Nachricht nicht von einem dubiosen Unternehmen aus der Gründerszene stammt, sondern von Forschern an einer Universitätsklinik. Tatsächlich hat man den für eine Forschergruppe sehr ungewöhnlichen Weg gewählt, zunächst die breite Öffentlichkeit zu informieren, bevor die Arbeiten in einem wissenschaftlichen Journal publiziert wurden. Damit bewegt sich die Informationstiefe zwangsläufig auf einem Niveau, das vielleicht Laien imponiert, Fachleute hingegen eher langweilt. Begriffe wie Liquid Biopsy, MicroRNA oder DNA-Methylierung sind für Laien unverständlich, bei Experten hingegen bestens bekannt, jedoch ohne weitere konkrete Informationen auch wiederum nichtssagend. Was verbirgt sich also hinter einem solchen Test, soweit man sich traut, die Glaskugel zu entziffern?
Die Theorie
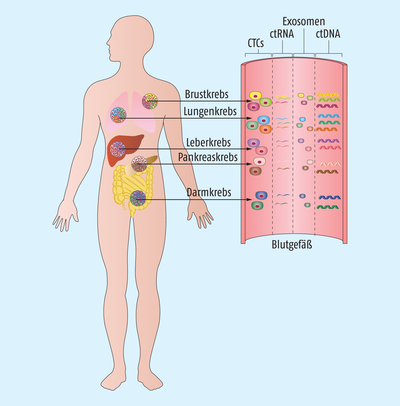
Der Test fällt in eine Gruppe relativ neuer Methoden, die unter dem Namen „Liquid Biopsy“ (flüssige Gewebeprobe) firmieren. Dahinter steckt die sehr interessante Möglichkeit, Material solider Tumore in Körperflüssigkeiten nachweisen zu können. Vielleicht erinnert man sich im Zusammenhang mit der Methode an einen Bluttest, den Schwangere durchführen lassen können, um zu prüfen, ob ihr Kind eine Trisomie 21 haben könnte. Aber nicht nur Zellen eines Fötus, sondern auch recht unterschiedliche Komponenten solider Tumore werden in die Zirkulation von Betroffenen abgegeben, wie man nun schon seit Längerem weiß. Bei den Tumorbestandteilen handelt es sich z.B. um zellfreie Tumor-DNA (ctDNA) und Tumor-RNAs (ctRNA), um Vesikel, die als Exosomen bezeichnet und die von einer Tumorzelle abgeschnürt wurden, oder um sogenannte Mikro-RNA (miRNA). Aber auch intakte Tumorzellen (CTCs = circulating tumor cells) zirkulieren in geringer Zahl im Gefäßsystem (s. Abb.). Für den HeiScreen-Test scheinen aus diesem Potpourri nur die ctDNA und die ctRNA relevant zu sein, denn so viel verraten die Forscher: „Im Blut von an Brustkrebs erkrankten Frauen konnten 15 verschiedene Biomarker (miRNA und Methylierungsmarker) identifiziert werden, mit deren Hilfe auch kleine Tumore nachweisbar sind.“ Bei miRNA handelt es sich um kleine, nicht für Protein codierende RNA-Moleküle, die große Bedeutung bei der Regulation der Genexpression in unterschiedlichen Zellen haben und auch – wie man mittlerweile bei verschiedenen Krebsarten zeigen konnte – bei der Tumorentstehung von erheblicher Bedeutung sind. Ähnliches gilt für die epigenetische DNA-Methylierung an Cytosin-Basen in CpG-Dinukleotid-Elementen. Tatsächlich weisen Tumorzellen oft DNA-Methylierungsmuster auf, die sich von denen der nicht maligne transformierten Zellen unterscheiden, weshalb sich DNA-Methylierungsmuster auch als Tumormarker eignen können.
15 Marker, aber wofür?
Laut „HeiScreen“-Pressemappe sollen 15 derartige Marker aus der Liquid-Biopsie bestimmt werden, um daraus dann auf ein frühes Tumorwachstum bzw. auf Abwesenheit eines Tumors schließen zu können. Welche Mutationen dadurch abgedeckt werden, bleibt aber unklar. Schließlich ist Brustkrebs nicht gleich Brustkrebs: Bei der Analyse von 510 Tumoren aus 507 Patienten im Rahmen des Cancer Genome Atlas Network wurden immerhin 30.626 Mutationen unterschiedlicher Art gefunden [3]!
Informationen zur Sensitivität und Spezifität: Fehlanzeige!
In der Theorie ist die Liquid-Biopsie gut etabliert. Ob der Test allerdings das hält, was er verspricht, ist momentan seriös auch nicht annähernd nachzuvollziehen. Hier fehlt die erforderliche Information komplett. Das betrifft nicht nur die Sensitivität und die Spezifität des Tests.
Zur Erinnerung: Die Sensitivität eines diagnostischen Tests ist ein Maß für die Wahrscheinlichkeit, mit der der Test einen Kranken als krank diagnostiziert, wohingegen die Spezifität ausdrückt, mit welcher Wahrscheinlichkeit der Test einen Gesunden als gesund einstuft. Und diese Parameter gilt es nicht nur für fulminante Mammakarzinome zu bestimmen, für die zig diagnostische Verfahren verfügbar sind, sondern auch – und gerade auch – für frühe, „kleine Tumore“, so ist der Pressemitteilung zu entnehmen, denn auch hier soll der HeiScreen-Test eingesetzt werden.
Zudem kennen wir alle die Diskussion um Screening-Tests wie dem PSA-Test beim Prostata-Karzinom. Dieser Test ist mittlerweile als Mittel zur Früherkennung krachend gescheitert. Allerdings besitzt er nach wie vor seinen Wert vor allem dann, wenn er zur Verlaufskontrolle einer Therapie eingesetzt wird.
Im Rahmen einer Therapieverlaufskontrolle könnte in der Tat auch der HeiScreen-Test Bedeutung erlangen, was auch von den Wissenschaftlern erwähnt wird. Allerdings wollen sich die Hersteller keineswegs auf diese Option reduzieren lassen. Das wiederum ist verständlich, da ein Screening Gesunder kommerziell sehr viel attraktiver ist als ein Test zur Therapieverlaufskontrolle. Ob das allerdings als seriös zu werten ist, kann hinterfragt werden.
Letztlich ist all das, was man aus einer viel beachteten Pressemitteilung herauslesen bzw. hineininterpretieren kann, äußerst mager und unbefriedigend. Bevor man also ein endgültiges Urteil fällt, gilt es ganz einfach abzuwarten. |
Quelle
[1] Pressemitteilung Universitätsklinikum Heidelberg, 21. 2. 2019
[2] Siravegna G, et al. Nature Reviews Clinical Oncology 2017; 14, 531-548
[3] The Cancer Genome Atlas Network. Nature 2012; 490, 61-70






















2 Kommentare
Revolutionärer Bluttest auf Brustkrebs? Vergleich mit PSA Test.
von Prof. Dr. Markus Hohenfellner am 28.02.2019 um 13:59 Uhr
» Auf diesen Kommentar antworten | 0 Antworten
Dingermann & Zünddorf Revolutionärer Bluttest auf Brustkrebs?
von Prof. Dr. Markus Hohenfellner am 28.02.2019 um 13:57 Uhr
» Auf diesen Kommentar antworten | 0 Antworten
Das Kommentieren ist aktuell nicht möglich.