
- DAZ.online
- DAZ / AZ
- DAZ 3/2020
- Gut geschützt
Beratung
Gut geschützt
Was bei magensaftresistenten Arzneiformen beachtet werden sollte
Ein magensaftresistenter Überzug auf Tabletten, Hartkapseln, Weichkapseln, Dragees, Granulaten oder Pellets soll
- den Kontakt schleimhautreizender Wirkstoffe mit der Magenmukosa (z. B. nichtsteroidale Antirheumatika [NSAR]) sowie mit der Mund- und Ösophagusschleimhaut (z. B. ätherische Öle) vermeiden,
- die Magenmukosa vor Wirkstoffen schützen, die Übelkeit bzw. Erbrechen auslösen können (z. B. ätherische Öle),
- säurelabile Wirkstoffe vor niedrigen pH-Werten schützen (z. B. Probiotika)
- die Wirkstofffreisetzung erst am Wirkort Dünndarm ermöglichen (z. B. Mesalazin bei Morbus Crohn) oder
- die Metabolisierung im Magen verhindern (z. B. Protonenpumpeninhibitoren [PPI]).
Große Vielfalt an Überzügen
Als Überzugsmaterialien, die die Beständigkeit im Magensaft gewährleisten sollen, werden verschiedene synthetische Polymere und Hilfsstoffe eingesetzt (s. Tab.). Häufig handelt es sich dabei um Acrylatpolymere, die unter dem Handelsnamen EudragitTM vertrieben werden (z. B. Methacrylsäure-Ethylacrylat-Copolymer = EudragitTM L). Sie sind im stark sauren Milieu unlöslich und werden normalerweise erst nach dem Passieren des Pylorus im Dünndarm deprotoniert, wo pH-Werte zwischen schwach sauer und alkalisch herrschen. Unter bestimmten Umständen kann jedoch bereits im Magen eine (teilweise) Auflösung des Überzugs stattfinden. Dies ist beispielsweise bei gleichzeitiger Einnahme von magensaftresistenten Arzneiformen und Antazida der Fall. Auch die Einnahme mit Nahrung kann den gastralen pH-Wert kurzzeitig steigen lassen und den Überzug vorzeitig lösen. Beschrieben wurden außerdem Wechselwirkungen zwischen Macrogolen, die in Laxanzien und als Hilfsstoffe in Peroralia verwendet werden, und EudragitTM L. Um derartige Interaktionen zu vermeiden, werden in den Packungsbeilagen magensaftresistenter Arzneimittel bestimmte Zeitabstände (z. B. eine Stunde zur Einnahme von Antazida) empfohlen.
Wirkstoff | Präparate (Auswahl) | Arzneiform | Überzugsmaterial | Einnahmehinweise lautFachinformation |
|---|---|---|---|---|
Acetylsalicylsäure | Aspirin® protect | Tablette | MEC-(1:1)-Dispersion 30% | unzerkaut mindestens 30 Minuten vor der Mahlzeit* einnehmen |
Budesonid | Budenofalk® uno Budenofalk® 3 mg | Granulat/ Hartkapseln mit magensaftresistentem Granulat | MMC (1:1); MMC (1:2) und andere Zusammensetzungen | Granulat 30 Minuten unzerkaut vor dem Frühstück einnehmen; Kapsel kann geöffnet werden |
Cineol | Sinolpan® 100 mg Sinolpan® forte 200 mg | Weichkapsel | MEC-(1:1)-Dispersion 30% | unzerkaut 30 Minuten vor dem Essen; bei empfindlichem Magen zur Mahlzeit einnehmen |
Diclofenac und Misoprostol | Arthotec® forte | Manteltabletten (magensaftresistenter Kern mit Diclofenac) | Poly-(acrylat, methacrylat) | Einnahme zum Essen; nicht kauen/zerbeißen |
Eisen(II)-glycin-sulfat-Komplex | Ferro sanol® duodenal | Hartkapsel mit magensaftresistenten Pellets | MEC (1:1) | eine Stunde vor dem Frühstück bzw. zwei Stunden vor oder nach der Mahlzeit einnehmen; Kapsel darf geöffnet werden |
Escherichia coli; Stamm Nissle 1917 | Mutaflor® | magensaftresistente Hartkapsel | MMC (1:1) | unzerkaut zur Mahlzeit einnehmen |
Esomeprazol | Nexium® Mups 20 mg bzw. 40 mg | magensaftresistente Tablette | MEC (1:1) | Tabletten nicht zerkauen, Auflösen in kohlensäurefreiem Wasser möglich Pellets nicht zerkauen |
Mesalazin | Salofalk® | magensaftresistente Tablette | MMC (1:1), MMC (1:2) | eine Stunde vor der Mahlzeit unzerkaut mit Flüssigkeit einnehmen |
Milchsäurebakterien | Pascoflorin® immun | Kapseln | HPMC | zwei Stunden Abstand zu Antibiotika |
Myrtol (standardisiert) | Gelomyrtol® forte | magensaftresistente Weichkapsel | Hypromelloseacetatsuccinat | 30 Minuten vor der Mahlzeit mit Flüssigkeit einnehmen |
Pankreas-Pulver | Pangrol® | Hartkapsel mit magensaftresistenten Pellets | MEC-(1:1)-Dispersion 30% | unzerkaut zur Mitte der Mahlzeit; Kapsel darf geöffnet werden |
Naproxen und Esomeprazol | Vimovo® | Manteltabletten (magensaftresistenter Kern mit Naproxen) | MEC-(1:1)-Dispersion 30% | im Ganzen mindestens 30 Minuten vor der Mahlzeit mit Flüssigkeit |
Pfefferminzöl, Kümmelöl | Carmenthin® | magensaftresistente Weichkapsel | MEC (1:1) | unzerkaut mindestens 30 Minuten vor der Mahlzeit mit Flüssigkeit |
Rhapontikrhabarber-wurzel-Trockenextrakt | Femiloges® | magensaftresistente Tablette | MMC (1:1) | unzerkaut mit Flüssigkeit 30 Minuten vor dem Frühstück oder ein bis zwei Stunden vor der Mahlzeit |
Salmonella typhi (Lebendkeim) | Typhoral® L | Hartkapsel | HPMCP | im Ganzen mit maximal lauwarmen Wasser (37°C) einnehmen |
Valproinsäure | Orfiril® | magensaftresistente Dragee | MEC (1:1) | eine Stunde vor der Mahlzeit unzerkaut mit Flüssigkeit |
Mups: Multiple Unit Pellet System; MEC: Methacrylsäure-Ethylacrylat-Copolymer; MMC: Methacrylsäure-Methylmethacrylat-Copolymer; HPMC: Hydroxypropymethylcellulose; HPMCP: Hydroxypropymethylcellulosephthalat *Sonderfall akuter Myokardinfarkt siehe Text | ||||
Nicht teilen, kauen oder mörsern
Magensaftresistente Hart- und Weichkapseln sowie Dragees und Tabletten müssen in der Regel im Ganzen geschluckt werden, weil das Teilen, Kauen oder Mörsern zur Beschädigung des säurefesten Überzugs führen würde. Ein Sonderfall besteht bei Acetylsalicylsäure in der Stärke 100 mg (z. B. Aspirin® protect), wenn es in der Notfallbehandlung eines akuten Myokardinfarkts gegeben wird. Damit sich das Blutgerinnsel im betroffenen Herzkranzgefäß nicht vergrößert, ist eine rasche Resorption der Acetylsalicylsäure notwendig. Deshalb wird die magensaftresistente Tablette zerkaut. Alternativ verabreicht der Notarzt den Wirkstoff intravenös. Eine weitere Ausnahme bilden Hartkapseln, die magensaftresistente Pellets oder Mikrotabletten enthalten. Diese dürfen zum Beispiel geöffnet werden, um Patienten bei Schluckproblemen die Einnahme zu erleichtern. Es muss jedoch darauf hingewiesen werden, dass auch hier der Inhalt nicht zerkaut werden darf. Es ist außerdem möglich, magensaftresistente Granulate oder Pellets mit kleinen Mengen säurehaltiger Nahrung (pH-Wert < 5,5) zu mischen, die kein Kauen erfordert (z. B. mit Apfelmus). Alternativ kann ein säurehaltiges Getränk (pH-Wert < 5,5) gegeben werden.
Sondengängigkeit
Zerkleinerte magensaftresistente Tabletten dürfen nicht über gastrale, sondern nur über duodenal oder jejunal gelegte Sonden verabreicht werden. Über eine Magensonde können multipartikulär formulierte Arzneiformen (z. B. Nexium® Mups) in aufgelöster Form gegeben werden. In beiden Fällen besteht eine hohe Verstopfungsgefahr. Um diese zu minimieren, sind die Handlungsanweisungen in den Fachinformationen zu beachten.
Mischungen von magensaftresistenten Pellets mit Nahrung oder Getränken sollten sofort verwendet und nicht aufbewahrt werden. Manteltabletten mit magensaftresistenten Eigenschaften bestehen aus einem Kern mit einem magensaftresistenten Überzug sowie einer umhüllenden komprimierten Pulverschicht („Mantel“). Diese Arzneimittel (z. B. Arthotec forte, Vimovo, s. Tab.) müssen ebenfalls im Ganzen eingenommen und dürfen nicht zerbissen oder zerkaut werden.
Allgemeine Hinweise zur Einnahme fester Peroralia
Grundsätzlich sollten feste Peroralia mit ausreichend Flüssigkeit, am besten Leitungswasser, eingenommen werden. Die empfohlenen Mengenangaben schwanken dabei zwischen 100 und 240 ml. Dabei ist es sinnvoll, dass der erste Schluck, der die Arzneiform in die Speiseröhre befördern soll, besonders groß ist. Die Körperhaltung sollte aufrecht sein. Wenn es nicht möglich sein sollte, die Einnahme aufrecht sitzend oder stehend vorzunehmen, sollte versucht werden, zum Beispiel bei bettlägerigen Patienten den Oberkörper um 45 Grad aufzurichten. Werden Tabletten oder Kapseln nicht mit ausreichend Flüssigkeit bzw. nicht in aufrechter Position eingenommen, kann die Arzneiform an der Schleimhaut der Speiseröhre haften bleiben und dort Schäden verursachen.
Sonderfall Pankreasenzyme
Pankreasenzyme (Lipase, Amylase und Protease) werden bei Störungen der exokrinen Pankreasfunktion verordnet. Um wirken zu können, müssen sie zusammen mit dem Nahrungsbrei in den Dünndarm gelangen. Deshalb werden diese Medikamente mit Flüssigkeit in der Mitte einer Mahlzeit eingenommen. Die Pankreasenzyme sind als magensaftresistente multipartikuläre Arzneiformen (z. B. als Hartkapsel mit magensaftresistenten Mikrotabletten) formuliert. Diese zerfallen im Magen, die säurefesten Partikel gelangen in den Zwölffingerdarm und werden dort nach Auflösen des Überzuges freigesetzt. Präparate mit multipartikulär formulierten Pankreasenzymen können geöffnet werden. Patienten beziehungsweise ihre Betreuungspersonen müssen darauf achten, dass die Pellets unzerkaut geschluckt werden und keine Reste im Mund verbleiben. Ein Zerdrücken oder Zerkauen der Pellets oder das Mischen mit nichtsaurer Nahrung oder Flüssigkeiten kann die magensaftresistente Hülle der Pellets zerstören. In diesem Fall werden die Enzyme vorzeitig freigesetzt und in ihrer Wirksamkeit vermindert, wobei die Mund-Schleimhaut geschädigt werden kann. Damit im Mund verbleibende Reste nicht versehentlich zerkaut werden, wird empfohlen, mit Flüssigkeit nachzuspülen. Pankreasenzyme für Kinder in Form von Pellets können auch mit einer geringen Menge Milch auf einem Löffel gemischt und sofort verabreicht werden. Die Verabreichung mit einer Baby-Trinkflasche wird nicht empfohlen.
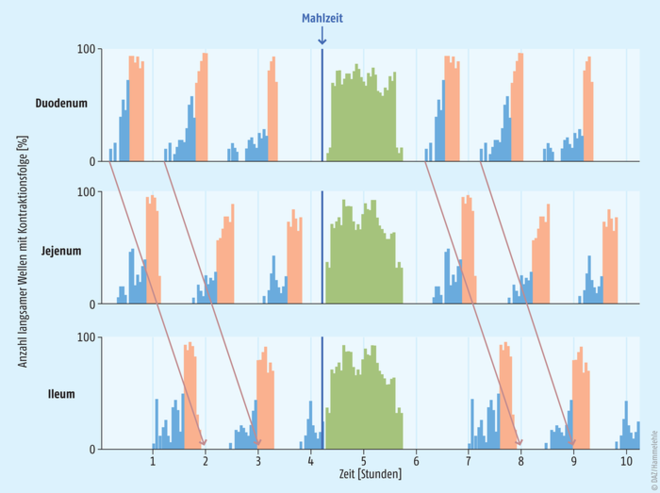
Der Weg durch den Gastrointestinaltrakt
Auch ein völlig leerer Magen (Nüchternzustand) ist in Bewegung. Er ist der Ausgangspunkt für elektrische Kontraktionswellen, die bis zum Kolon verlaufen. Diese besitzen verschiedene Funktionen. Beispielsweise reinigen sie den Magen-Darm-Trakt von unverdaulichen Partikeln und verhindern das Einwandern von unerwünschten Dickdarmbakterien in den Dünndarm. Die Abfolge von Muskelkontraktionen im Nüchternzustand wird als interdigestiv wandernder Motorkomplex (Interdigestive Migrating Motor Complex, IMMC, Abb.) bezeichnet. Man unterscheidet vier Phasen:
- Phase 1 (40 bis 60 Minuten): Ruhezustand
- Phase 2 (40 bis 60 Minuten): unregelmäßige Kontraktionen
- Phase 3 (5 bis 15 Minuten): ein bis zwei gleichmäßige Kontraktionen pro Minute (Housekeeper Waves, „Putzwellen“), intestinale Geräusche (Magenknurren)
- Phase 4: Abklingen der motorischen Aktivität, Übergang in Phase 1
Wird während einer dieser Phasen Wasser oder eine kalorienfreie Flüssigkeit aufgenommen, laufen diese ohne Verweilzeit durch den Magen. Auch Partikel wie zum Beispiel Retardtabletten oder magensaftresistente Kapseln haben in der Regel nach etwa zwei Stunden den nüchternen Magen verlassen. Erleichtert wird dies dadurch, dass der Tonus des Magenpförtners (Pylorus) im Nüchternzustand geringer ist als bei gefülltem Magen. Sobald Nahrung aufgenommen wird, verändert sich der oben genannte Ablauf völlig. Mit Nahrung ist nicht nur eine komplette Mahlzeit gemeint. Auch ein kleiner Snack, ein Glas Milch oder ein Hustenbonbon können dies bewirken. Nach Nahrungsaufnahme kommt es zu regelmäßigen Kontraktionen (Abstand etwa 20 Sekunden), die den Mageninhalt Richtung Dünndarm transportieren. Die Verweildauer der Nahrung lässt sich nur schwer abschätzen. Sie hängt von vielen Faktoren, wie der Menge, dem Zerkleinerungsgrad, dem Fettanteil, oder auch individuellen Faktoren ab. Dazu zählen beispielsweise pathologische Ereignisse wie ein Migräneanfall. Für die Passagedauer durch den Magen werden Zeiträume zwischen einer und acht Stunden angegeben.
Interdigestiver myoelektrischer Motorkomplex Diese migrierenden Motorkomplexe wandern bei leerem Magen-Darm-Trakt mit einer Geschwindigkeit von ca. 5 cm pro Minute stetig vom Magen colonwärts (Pfeile). In Phase 1 herrscht motorische Ruhe, in Phase 2 (blau) erreicht der Kontraktionsanteil bis zu 50% und in Phase 3 (orange) fast 100% der Maximalaktivität. Die Aktivitätsfront wandert innerhalb von 1 bis 1,5 Stunden vom Duodenum (oben) zum Ileum (unten) und beginnt dann wieder von neuem. Die Muskelkontraktionen werden durch Nahrungsaufnahme vollständig unterdrückt (grün) und tauchen 90 bis 120 Minuten später wieder auf [modifiziert nach: Thews, Mutschler, Vaupel. Anatomie, Physiologie, Pathophysiologie des Menschen. 7. Auflage, Wissenschaftliche Verlagsgesellschaft Stuttgart 2015].
Was passiert mit Arzneimitteln im Nahrungsbrei?
Die Magenpassage von Arzneiformen, die mit Nahrung eingenommen wurden, hängt von vielen verschiedenen Faktoren ab. Flüssige Zubereitungen fließen in der Regel an der Magenwand entlang zum Pylorus ab. Partikel mit einer Größe zwischen 1 und 3 mm gelangen zusammen mit dem Nahrungsbrei portionsweise und in unregelmäßigen Abständen in den Dünndarm. Größere Partikel wie magensaftresistent überzogene Kapseln haben jedoch keine Chance, mit dem Nahrungsbrei weitertransportiert zu werden. Sie gehören zu den unverdaulichen großen Partikeln. Man nimmt an, dass sie so lange im Magen verbleiben, bis dieser wieder den Nüchternzustand erreicht hat (Phase 2 und 3). Erst dann ist ein Weitertransport in den Dünndarm möglich. Nimmt ein Patient kurz nach der Einnahme und im weiteren Verlauf des Tages in kurzen Abständen kleinere Mengen Nahrung auf, kann es passieren, dass der Nüchternzustand nicht wieder erreicht wird. Soll morgens und abends je eine magensaftresistente Kapsel eingenommen werden, kann der Fall eintreten, dass beide Kapseln erst nachts im Nüchternzustand den Magen verlassen. Dies kann gravierende Konsequenzen für die Bioverfügbarkeit des Wirkstoffs haben und unter anderem dazu führen, dass der Patient das Arzneimittel wegen vermeintlich fehlender Wirksamkeit nachdosiert. Eine lange Verweilzeit im Magen birgt außerdem das Risiko, dass durch minimale Schäden im Überzug Säure bis zum Kern der Arzneiform vordringt und den Überzug an der Innenseite derart stabilisiert, dass es im alkalischen Milieu des Dünndarms zu einer Verzögerung der Auflösung kommt.
Einnahmefehler vermeiden
Der Weg einer magensaftresistenten Arzneiform durch den Verdauungstrakt hängt also von vielen verschiedenen Faktoren ab. Für die Beratung lassen sich einige Hinweise formulieren, die Einnahmefehler verhindern können.
Der günstigste Zeitpunkt für die Einnahme eines nicht zerfallenden Medikaments, das morgens nüchtern eingenommen werden soll, liegt bei mindestens 30 bis 60 Minuten – besser zwei Stunden – vor dem Frühstück. In den meisten Fachinformationen und Packungsbeilagen ist nur ein Zeitabstand von 30 Minuten zur Mahlzeit angegeben (s. Tab.).
Bei einer Einnahme tagsüber dürfen zwei bis drei Stunden davor und eine oder sicherheitshalber zwei Stunden danach keine Nahrung, aber auch keine kalorienhaltigen Flüssigkeiten, Lutschpastillen oder Bonbons aufgenommen werden.
Zwischen der Einnahme von magensaftresistenten Arzneiformen und Medikamenten, die den Magen-pH-Wert erhöhen (z. B. Antazida) muss ein Zeitabstand von mindestens einer Stunde gewährleistet sein.
Auf einen Blick
- Arzneimittel mit magensaftresistenten Überzügen sind erklärungsbedürftig und sollten möglichst nicht substituiert werden.
- Um den säurefesten Überzug nicht zu beschädigen, dürfen die Zubereitungen weder geteilt, gekaut noch gemörsert werden.
- Da größere Arzneiformen den Magen nur verlassen, wenn er sich im Nüchternzustand befindet, ist auf einen ausreichend großen Abstand (mindestens eine, besser zwei Stunden) zu einer Mahlzeit zu achten.
- Ein Sonderfall sind Pankreasenzyme in Form von Granulaten oder Pellets in Hartkapseln. Sie müssen in der Mitte einer Mahlzeit eingenommen werden, um wirken zu können.
Weitere Hinweise zur Handhabung
Begriffe wie magensaftresistent oder säurefest könnten Patienten mit der Vorstellung verbinden, dass diese Arzneiformen extrem stabil sind. Dies ist jedoch nicht der Fall. Der magensaftresistente Überzug kann nicht nur durch versehentliches Zerbeißen oder Zermörsern zerstört werden. Auch eine erhöhte Umgebungstemperatur, beispielsweise auf einer Reise, kann zur Instabilität des Überzugsfilms führen. Untersuchungen haben gezeigt, dass eine mehrwöchige Aufbewahrung über 30 °C nicht nur die Säurebeständigkeit sondern auch die Zerfallszeit im alkalischen Milieu beeinflusste.
Außerdem sollten Patienten bei der Abgabe instruiert werden, Hartkapseln oder Tabletten mit magensaftresistentem Überzug, die in Blisterstreifen verpackt sind, mit besonderer Vorsicht aus der Verpackung zu entfernen. Tabletten dürfen nicht herausgedrückt werden, da ansonsten der Überzug beschädigt wird oder der Tablettenkörper brechen kann. Vielmehr wird zuerst die Aluminiumfolie vom Blisternapf entfernt und dann die Arzneiform durch Kippen des Streifens entnommen. Analoge Hinweise eignen sich für Hartkapseln, wobei hier auch die Möglichkeit besteht, zum Entnehmen auf eines der beiden Kapselenden, nicht jedoch auf die Kapselmitte zu drücken. Falls Patienten aufgrund einer feinmotorischen Behinderung diese Prozedur nicht ausführen können, kann in der Apotheke Unterstützung angeboten werden. Eine Möglichkeit besteht darin, die Deckfolie teilweise, jedoch nicht vollständig zu lösen. Zu bedenken ist aber, dass damit die Kindersicherung des Blisters verloren geht. Eine weitere Möglichkeit ist das Umfüllen der Kapseln oder Tabletten in ein anderes, vom Patienten leicht zu öffnendes Behältnis. Hierbei gilt es zu bedenken, dass damit das Fertigarzneimittel apothekenrechtlich gesehen zum Rezepturarzneimittel wird. Die genannte Vorsichtsmaßnahme ist nicht notwendig, wenn es sich um Hartkapseln handelt, die mit dünndarmlöslichen Formulierungen (z. B. Pellets) befüllt sind (s. Tab.).
Austauschbarkeit von magensaftresistent überzogenen Arzneiformen
In ihrer Leitlinie „Gute Substitutionspraxis“ bewertet die Deutsche Pharmazeutische Gesellschaft e. V. (DPhG) magensaftresistent überzogene Formen als Darreichungsformen, bei denen eine generische Substitution als besonders kritisch zu beurteilen ist. Sie begründet dies damit, dass bei ihrer Anwendung der enthaltene Wirkstoff unterschiedlich schnell und gegebenenfalls auch in einem unterschiedlichen Ausmaß resorbiert wird, sodass therapeutisch relevante Unterschiede in der Bioverfügbarkeit resultieren. Ein Beispiel dafür sind Omeprazol-Präparate, von denen sowohl Single-Unit-Tabletten als auch polydisperse Systeme (Mups = Multiple Unit Pellet System) im Handel sind, die sich in ihrem Freisetzungsverhalten unterscheiden. Bei einer Substitution kann es zu gravierenden Wirkungsunterschieden kommen. Daher sollte in solchen Fällen der Arzt „aut idem“ ankreuzen oder die Apotheke „Pharmazeutische Bedenken“ geltend machen. |
Literatur
Pausen zwischen den Mahlzeiten bei magensaftresistenten Arzneimitteln wichtig. Pressemitteilung der ABDA vom 20. August 2019, www.abda.de/aktuelles-und-presse/pressemitteilungen/detail/pausen-zwischen-den-mahlzeiten-bei-magensaftresistenten-arzneimitteln-wichtig, Abruf am 23. Oktober 2019
Kircher W. Arzneiformen richtig anwenden. 4. Auflage Deutscher Apotheker Verlag 2016
Blume H et al. Gute Substitutionspraxis. Leitlinie der Deutschen Pharmazeutischen Gesellschaft e.V. (DPhG), Stand 24. Februar 2014, www.dphg.de
Kantelhardt P, Picksak G. Teilen, mörsern, suspendieren – Wenn wirkstoffgleich nicht zwangsläufig austauschbar bedeutet. DAZ 2014;21:8
Fachinformationen der genannten Präparate
Menge AK. Freisetzung aus magensaftresistenten Filmtabletten – Untersuchung von Einflussfaktoren und Entwicklung einer magenverweilzeitunabhängig freisetzenden Formulierung. Dissertation, Christian-Albrechts-Universität Kiel 2016






















0 Kommentare
Das Kommentieren ist aktuell nicht möglich.