
- DAZ.online
- News
- Pharmazie
- Falsches Medikament ...
Todesfall in Bielefelder Klinik
Falsches Medikament verabreicht – was tun bei Opioidvergiftung?
Berlin - 27.08.2020, 16:45 Uhr
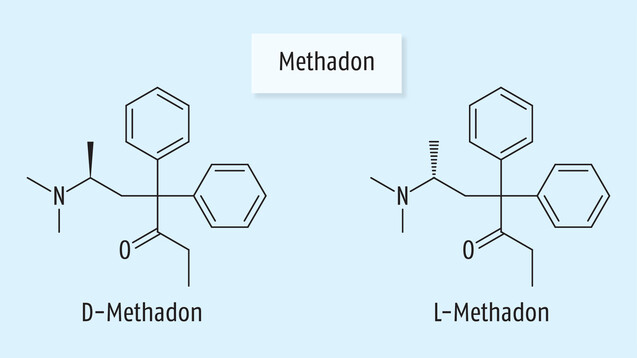
Bei Methadon handelt es sich um ein Racemat. Analgetisch wirksam ist nur das (R)-(-)-Enantiomer (Levomethadon). (Abb.: DAZ)
Der Patient des Klinikums Bielefeld, der nach Verabreichung eines falschen Medikaments gestorben ist, soll nach Angaben der Staatsanwaltschaft Methadon erhalten haben. Was sind die Symptome einer Opioid-Intoxikation und welche Behandlungsmöglichkeiten gibt es?
Ein 26-jähriger Mann starb in einer Klinik in Bielefeld, nachdem er ein Medikament erhalten hatte, das für seinen Zimmernachbarn gedacht gewesen war. Darüber informierte gestern ein Sprecher des Krankenhauses. Die gerichtsmedizinische Untersuchung sei noch nicht abgeschlossen und die Todesursache bisher nicht abschließend geklärt, sagte ein Sprecher der Bielefelder Staatsanwaltschaft am heutigen Donnerstag. „Aber wir gehen nach bisherigem Stand davon aus, dass er Methadon erhalten hat.“
Mehr zum Thema

Todesfall in Bielefelder Klinik
Klinikpatient stirbt nach Arzneimittelverwechslung
Wie genau es zu der Verwechslung kommen konnte, war auch eine Woche nach dem Tod des Patienten zunächst unklar. Man ermittle wegen fahrlässiger Tötung, sagte der Sprecher der Staatsanwaltschaft. Das richte sich zunächst gegen „Unbekannt“, da man noch nicht wisse, wer für die Verwechslung verantwortlich sei.
Nachdem bei dem Patienten starke Nebenwirkungen aufgetreten waren, hatte man ihn zunächst auf die Intensivstation des Klinikums verlegt, danach in die neurologische Fachabteilung der Evangelischen Klinik in Bielefeld. Einem WDR-Bericht zufolge war der Mann in der kommunalen Klinik erfolgreich operiert worden, stand nach dem Routine-Eingriff kurz vor seiner Entlassung. Dann sei es zu der Medikamenten-Verwechslung gekommen.
Viele Darreichungsformen auf dem Markt
Nicht erst seit der Opioidkrise in den USA ist das Risikopotenzial vor allem schnell freisetzender Darreichungsformen der Betäubungsmittel auch vielen Laien bekannt. Bei sachgemäßem Gebrauch sind sie jedoch eine wichtige Option insbesondere in der Schmerztherapie: Opioide sind Mittel der Wahl zur Behandlung von Patienten mit starken bis sehr starken Schmerzen, unter anderem bei Tumorpatienten. Sie sind in vielen verschiedenen Darreichungsformen am Markt und können oral, parenteral, intrathekal, epidural, bukkal, nasal oder transdermal angewendet werden, abhängig vom Schmerztyp und der Intensität. Die Dosierung erfolgt individuell anhand der Schmerzcharakteristik, -intensität und -dauer sowie der Komedikation, heißt es in der 11. Auflage von „Mutschler Arzneimittelwirkungen“ (Geisslinger, Menzel, Gundermann, Hinz, Ruth).
Was kann Methadon?
Bei längerfristiger Anwendung ist demnach häufig eine Dosissteigerung nötig, um wieder den gleichen therapeutischen Effekt zu erzielen, da die Patienten oft eine gewisse Toleranz gegenüber Opioden entwickeln. Die Toleranzentwicklung betrifft auch Nebenwirkungen wie Übelkeit, Sedierung und Erbrechen, weshalb diese unerwünschten Wirkungen vor allem zu Beginn der Behandlung auftreten und mit der Zeit nachlassen.
Levomethadon zur Schmerztherapie
Methadon ist ein künstlich hergestellter Vertreter dieser Wirkstoffgruppe, der zudem bei der Substitutionstherapie Drogenabhängiger zum Einsatz kommt. Es handelt sich dabei um ein Racemat. Wirksam ist das (R)-(-)-Enantiomer, auch Levomethadon genannt. Die (S)-(+)-Form besitzt laut Mutschler so gut wie keine analgetische Wirksamkeit, ist aber für bestimmte unerwünschte Effekte wie eine mögliche Verlängerung der QT-Zeit verantwortlich. Für die Schmerztherapie ist in Deutschland nur Levomethadon zugelassen. Es ist etwa viermal so stark und auch länger wirksam als Morphin, Abstinenzerscheinungen entwickeln sich dagegen langsamer und weniger stark. Levomethadon besitzt eine orale Bioverfügbarkeit von etwa 80 Prozent, sodass neben der Infusionslösung auch Tropfen in Deutschland im Handel sind. Die Halbwertszeit ist individuell sehr variabel und beträgt zwischen 20 und 60 Stunden, in Einzelfällen sogar bis zu 100 Stunden.
Bei einer akuten Opioidvergiftung kommt es zu einem tiefen Koma mit oberflächlicher bis fast fehlender Atmung. Die Pupillen verengen sich maximal. Zudem können ein Abfall der Körpertemperatur und eine durch den Sauerstoffmangel verursachte Zyanose auftreten. Der Tod erfolgt meist durch Atemlähmung.
Naloxon verabreichen – aber richtig!
Bei der Behandlung von Patienten mit einer Opioid-Intoxikation steht die Aufrechterhaltung der Vitalfunktionen – vor allem der Atmung – im Vordergrund. Neben künstlicher Beatmung ist die Gabe des Opioid-Antagonisten Naloxon indiziert. Als reiner Antagonist hebt das Mittel die Wirkung von Opioiden auf, da es mit hoher Affinität an Opioidrezeptoren bindet, dort aber keinen Effekt auslöst.
Die Dosierung beträgt initial 0,4 bis 2 mg intravenös, intramuskulär oder subkutan. Falls erforderlich, kann die Gabe alle zwei bis drei Minuten wiederholt werden. In der Fachinformation zu Naloxon-Ratiopharm 0,4 mg/ml Injektionslösung (Stand September 2018) heißt es dazu: „Der Patient wird drei Minuten lang beobachtet. Bessert sich die Atemfunktion nicht unmittelbar nach der ersten i.v.-Gabe, wird eine weitere Dosis von 0,4 mg verabreicht. Wenn nötig, erfolgen weitere Dosen jeweils alle zwei bis drei Minuten. Wenn nach der Gabe von 10 mg Naloxonhydrochlorid keinerlei Wirkung beobachtet wird, sollte die Diagnose einer opioidbedingten Vergiftung infrage gestellt werden."
Wirkdauer beachten
Darüber hinaus weist der Hersteller darauf hin, dass die Wirkdauer von Naloxon kürzer ist als die bestimmter Opioide. „Dadurch ist ein Wiederauftreten der Atemdepression möglich“, schreibt Ratiopharm. Dieser Umstand könne eine erneute Verabreichung des Antidots erforderlich machen. „Eine sorgfältige Überwachung der Patienten ist daher unerlässlich.“ Vorsicht ist auch bei Opioidabhängigen geboten: Bei ihnen kann die Anwendung zu einem lebensbedrohlichen Entzugssyndrom führen. Dosis und Dosierintervall sind gegebenenfalls anzupassen.





















0 Kommentare
Das Kommentieren ist aktuell nicht möglich.