
- DAZ.online
- DAZ / AZ
- DAZ 16/2017
- Zika – ein Jahr danach
Infektiologie
Zika – ein Jahr danach
Ein Virus sorgt für unzählige persönliche Katastrophen und gibt nach wie vor Rätsel auf
Das Zika-Virus (ZIKV) wurde erstmals 1947 eher zufällig in Rhesusaffen in einem Waldgebiet zwischen Kampala und Entebbe in Uganda entdeckt. Es gehört zu den Flavi-Viren, also zu der Virusgruppe, zu der beispielsweise auch die Erreger des Gelbfiebers, des Dengue-Fiebers, der Frühsommer-Meningoenzephalitis (FSME), der Japan-Enzephalitis und des West-Nil-Fiebers gehören. Flavi-Viren besitzen ein einzelsträngiges RNA-Genom in Plusstrangorientierung, das heißt die RNA wird in der Wirtszelle direkt als mRNA verwendet und in ein Polyprotein translatiert. Nachdem das Zika-Virus ein knappes Jahr später aus der Stechmücke Aedes africanus isoliert werden konnte, lag die Vermutung nahe, dass das Virus über Insektenstiche übertragen wird. Mittlerweile weiß man, dass auch A. aegypti, A. dalzieli, A. luteocephalus, A. polynesiensis und andere Aedes-Arten Vektoren des Virus sind. Inwieweit auch die in etlichen Ländern Südeuropas endemische Stechmücke A. albopictus als effizienter Vektor genutzt werden kann, muss noch getestet werden. Dass auch Menschen infiziert werden, zeigte sich in den 1950er-Jahren, als man humane Blutproben auf Antikörper gegen Zika-Viren testete.
Untypisch für Arbo-Viren, also für Viren, die über Mückenstiche übertragen werden, ist die Beobachtung, dass Zika-Viren nicht nur im Blut der Infizierten, sondern auch in deren Speichel, Urin und Samenflüssigkeit nachweisbar ist. Und das hat epidemiologische Relevanz. Denn nachdem ein US-amerikanischer Wissenschaftler sich 2008 bei einem Aufenthalt im Senegal mit dem Zika-Virus infiziert hatte und kurz nach seiner Rückkehr nach Colorado auch seine Ehefrau erkrankte, obwohl sie monatelang keine Reisen unternommen hatte, musste man zur Kenntnis nehmen, dass Zika-Viren nicht nur durch einen Moskito-Stich, sondern auch über Sexualkontakte übertragen werden können.
Mitte 2016 konnte in Deutschland ebenfalls der Fall einer sexuellen Übertragung nachgewiesen werden: Ein Mann hatte sich auf seiner Reise nach Puerto Rico mit dem Zika-Virus infiziert und nach seiner Rückkehr auch seine Freundin angesteckt. Die Viren aus beiden infizierten Personen hatten identische Sequenzen, so dass ein anderer Infektionsweg ausgeschlossen werden konnte. Noch sechs Monate nach der Infektion waren Viren im Sperma des Mannes nachweisbar, weshalb die WHO inzwischen Männern nach Rückkehr von einer Reise in Zika-Gebiete zu geschütztem Sexualverkehr rät.
Auch eine vertikale Transmission des Virus von der Mutter zum ungeborenen Foetus ist gesichert. Das Virus wurde im Fruchtwasser, in foetalen Gehirnen und im Serum Neugeborener vier Tage nach der Geburt nachgewiesen.
Ebenfalls beunruhigend sind Berichte zweier Fälle einer Übertragung des Zika-Virus im Rahmen einer Bluttransfusion. Dies ist deshalb so problematisch, da die meisten Zika-Infektionen symptomlos verlaufen. Im Rahmen einer Untersuchung von Blutspendern wurden 3% positiv auf eine Zika-Infektion getestet.
Die Epidemien
Nach der Entdeckung des Virus gab es immer wieder Meldungen über einzelne Krankheitsfälle in verschiedenen Ländern Afrikas und in Indonesien. Inzwischen sind zwei genetische Linien beschrieben: Eine verhältnismäßig harmlose afrikanische Linie und eine asiatische Linie, die für verschiedene Epidemien verantwortlich ist. Einen ersten Krankheitsausbruch verursachte das Virus 2007 auf der Yap-Insel. 185 der 7000 Inselbewohner erkrankten damals und bei 73% der Menschen konnten Zika-Antikörper nachgewiesen werden.
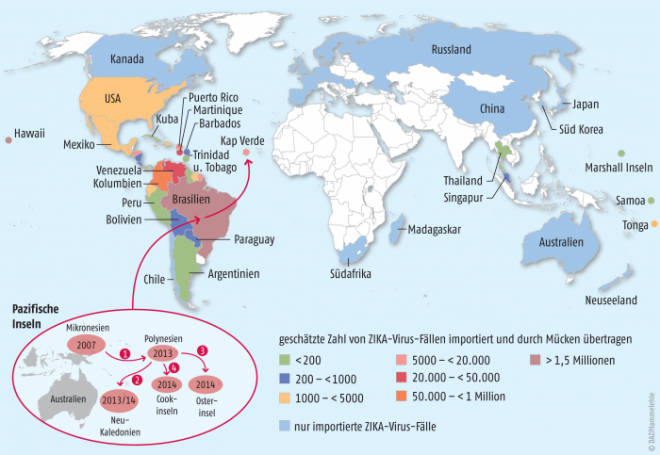
Die nächste, größere Epidemie suchte 2013/2014 Französisch-Polynesien heim, bei der 8510 klinisch dokumentierte Erkrankungsfälle auftraten. Hier geht man davon aus, dass insgesamt ca. 29.000 Einwohner infiziert waren. Von einer besonders schlimmen Epidemie wurde dann im letzten Jahr Brasilien getroffen. In den Monaten Februar bis Anfang Juni stiegen die Erkrankungsfälle vor allem im Nordosten Brasiliens schnell auf 24.000 an. Von dort breitete sich die Epidemie weiter in die anderen Regionen Brasiliens aus und erreichte bald auch andere südamerikanische Staaten, darunter zunächst Kolumbien und Bolivien (Abb. 1). Bis zum 17. Februar 2017 hatten 31 Länder und Territorien Fälle von Zika-Virus-Infektionen gemeldet, die mit teils schwersten neurologischen Komplikationen verbunden waren.
Zika in Brasilien
Eigentlich glaubte man, das Zika-Virus zu kennen. Es existierte seit geraumer Zeit, und Zika-Infektionen haben schon viele Menschen in vielen Teilen dieser Erde meist problemlos überstanden. So wurde eine Infektion mit Zika-Viren als eine eher milde Erkrankung wahrgenommen, die in 70 bis 80% der Fälle sogar völlig asymptomatisch verläuft. Und selbst wenn es tatsächlich zu einem symptomatischen Verlauf der Krankheit kam, waren die Beschwerden mit Fieber, Kopf-, Glieder- und Muskelschmerzen, Konjunktivitis, Schwächegefühl und einem juckenden Hautausschlag recht gut zu ertragen und heilten typischerweise von selbst wieder ab. In Brasilien zeigte sich jedoch mal wieder, wie unberechenbar virale Erkrankungen sein können. Dort traten im Epidemiegebiet im Nordosten des Landes gehäuft Mikrozephaliefälle bei Neugeborenen und Fälle des Guillain-Barré-Syndroms auf. Während das Guillain-Barré-Syndrom, eine Autoimmunerkrankung, die zu Sensibilitätsstörungen und Paresen führt, vielfach, aber längst nicht immer, reversibel verlief, führte die Ausprägung einer Mikrozephalie zu bleibenden Schäden mit schwersten Behinderungen. Zwar erwies sich der zu klein ausgebildete Kopf als der augenscheinlichste Ausfall. Bei genauerem Hinsehen wurden jedoch auch weitere Schäden, darunter Augenschäden bis zur Blindheit oder Taubheit, offensichtlich, so dass heute von einem „angeborenen Zika-Syndrom“ gesprochen wird. Seit November 2015 zählten die brasilianischen Gesundheitsbehörden mehr als 2360 Fälle dieses angeborenen Zika-Syndroms, viele davon mit schwersten Schädelfehlbildungen.
Erste Reaktionen
Nicht nur eine besorgte Bevölkerung beobachtete das unheimliche Geschehen mit Schrecken. Auch die WHO als die weltgesundheitspolitische Autorität zeigte sich ratlos und klassifizierte am 1. Februar 2016 die südamerikanische Zika-Epidemie als öffentlich-gesundheitlichen Notfall von internationaler Bedeutung. National und international wurde vor den Konsequenzen einer Infektion vor allem bei Schwangeren gewarnt. Und man schreckte auch nicht vor Reisewarnungen zurück.
Andererseits stand viel auf dem Spiel. Denn nicht zuletzt schickte sich damals Brasilien an, als Gastgeber der Olympischen Spiele in Rio de Janeiro Millionen von Sporttouristen aus der ganzen Welt, die ihre Reise in das Epidemiegebiet längst fest gebucht hatten, willkommen zu heißen. Die Spiele wurden nicht abgesagt, und es wurden auch keine dramatischen Krankheitsfälle bei den Touristen gemeldet, so dass man resümieren kann, dass die Entscheidung wohl richtig war. Aber man hatte hoch gepokert.
Zika erobert die Welt
Natürlich blieb die Epidemie nicht auf Brasilien beschränkt. In relativ kurzer Zeit eroberte sich das Zika-Virus einen großen Teil des Südamerikanischen Kontinents.
Aber auch andere Teile dieser Welt meldeten Fälle von Zika-Infektionen, wobei nicht zwingend nur Gebiete betroffen waren, in denen der Vektor ein für ihn passendes Biotop findet. Von Januar 2015 bis November 2016 wurden in den 50 Bundesstaaten der USA insgesamt fast 4200 Zika-Infektionen gemeldet. Bis November wurden dort 28 Babys mit Fehlbildungen geboren. Zudem wurden fünf mit Zika zusammenhängende Fehlgeburten bekannt. In den US-Territorien – vor allem in Puerto Rico – wurden rund 32.000 Zika-Infektionen gemeldet. Alle registrierten Infektionen in New York wurden durch Reisen in vom Virus betroffene Gebiete importiert. Die Zahl der bekannten Infektionen mit dem Zika-Virus in Deutschland stieg innerhalb eines Jahres auf über 200. 157 davon wurden seit Beginn der Meldepflicht am 1. Mai 2016 registriert.
Viele offene Fragen …
Nach wie vor gibt es erhebliche Wissenslücken um das Zika-Virus und das Zusammenspiel mit den Vektoren. Auch die Kenntnisse zur Übertragungsdynamik und geografischen Verteilung sind mehr als lückenhaft. Zwar hob die WHO am 18. November 2016 den weltweiten Gesundheitsnotstand wegen der Zika-Epidemie wieder auf. Zika bleibe zwar „langfristig ein äußerst gewichtiges Problem“, es gebe aber keinen Notstand von globalem Ausmaß mehr, ließ die WHO verlauten. Nicht zuletzt wegen dieser Unsicherheiten besteht die zwingende Notwendigkeit, betroffene Länder und Regionen zu warnen, wenn sich abzeichnet, dass eine Zika-Epidemie droht. Dann gilt es, schnell Maßnahmen zu ergreifen, um in erster Linie die Ausbreitung der Vektoren einzudämmen. Aber auch Bewohner und Reisende müssen über die Gefahren, die durch Zika-Infektionen drohen, aufgeklärt werden.
Dass das Zika-Virus so schnell wieder aus den Schlagzeilen verschwand, mag auch dem Umstand geschuldet sein, dass plötzlich ein neues Infektionsproblem offensichtlich wurde, das längst gut kontrolliert schien. Plötzlich wurde von Dutzenden Toten durch das Gelbfieber in Brasilien berichtet. Und wieder ist besonders der Bundesstaat Minas Gerais betroffen. Das dortige Gesundheitsministerium berichtete Mitte Januar von 272 Gelbfieber-Verdachtsfällen. Bis zu 71 Menschen seien durch die Virusinfektion gestorben.
… aber auch teils ernüchternde Gewissheit
Vor gut einem Jahr, am 1. Februar 2016, stellte sich die bange Frage, ob das Zika-Virus mit der damals in ungewohnter Häufigkeit auftretenden Mikrozephalie und eines Guillain-Barré-Syndroms (GBS) assoziiert sein könnte. Es war vor allem dieser Ungewissheit geschuldet, dass die WHO die südamerikanische Zika-Epidemie als weltweiten Gesundheitsnotstand ausgerufen hatte. Dass eine Kausalität zwischen der Virus-Infektion und einem angeborenen Zika-Syndrom besteht, gilt heute als sicher. Viele intelligente Experimente haben diesen Zusammenhang eindeutig demonstriert. Zudem macht auch der nachgewiesene Tropismus der Viren für Nervenzellen einen kausalen Zusammenhang zwischen Infektion und Mikrozephalie sehr plausibel.
Große Wissenslücken tun sich jedoch auf, wenn nach dem absoluten Risiko für ein angeborenes Zika-Virus-Syndrom gefragt wird. Oder wenn konkrete Risikofaktoren benannt werden sollen, die das Auftreten einer Mikrozephalie wahrscheinlich machen. Erstaunlicherweise traten die Behinderungen nicht homogen verteilt in Brasilien auf, wie man dies naiverweise hätte vermuten können. Überproportional häufig betroffen war eindeutig der Nordosten Brasiliens. Hier wurden bis Anfang Juli 2016 über 8300 Verdachtsfälle einer Mikrozephalie gemeldet, wovon 5171 Fälle genauer untersucht wurden. 1656 dieser Fälle ließen sich schließlich klar bestätigen.
Von den betroffenen Müttern und Kindern schienen jedoch nur 15,4% tatsächlich auch zum entscheidenden Zeitpunkt eine Zika-Infektion durchgestanden zu haben. Zudem wurden in Kolumbien während der dort auftretenden Zika-Epidemie keine erhöhten Zahlen von Mikrozephalie-Geburten beobachtet, obwohl sich dort ebenfalls Schwangere während des ersten Trimenons infiziert hatten. So liegt die Vermutung nahe, dass noch andere Faktoren eine Rolle spielen, beispielsweise eine vorangegangene Dengue-Infektion.
Die Kenntnisse zur Epidemiologie des Virus erlauben zwar, Vorhersagen zu machen, wohin sich die Krankheit ausweiten könnte und wo es die passenden Moskitos zu Übertragung gibt. Allerdings ergeben sich Fragen zur Rolle der Aedes-Moskitos und dem Ausmaß der Zika-Virus-Infektionen. Bisher scheint die in etlichen Ländern Südeuropas endemische asiatische Tigermücke Aedes albopictus die Viren nicht wirklich effizient zu übertragen – allerdings können sie es im Prinzip. Die Übertragung der Viren durch die Stechmücken aus der Gattung Aedes wird anscheinend erheblich beeinträchtigt, wenn die Insekten mit den Gram-negativen Wolbachia-Bakterien infiziert sind, weshalb sogar über eine gezielte Infektion der Populationen mit den Bakterien zur Bekämpfung einer Arbo-Virus-Epidemie nachgedacht wird.
Unklar ist auch, wie groß die Gefahr für eine Zika-Virus-Infektion durch sexuelle Übertragung ist, und wie groß der Einfluss der natürlichen Immunität in einer bestimmten Bevölkerungsgruppe ist, vor allem in den Regionen mit früheren Ausbrüchen.
Diese Fragen und vieles mehr sollen durch ein nachhaltiges Arbeitsprogramm unter der Koordination der WHO beantwortet werden, das das Emergency Committee of Zika and Microcephaly im Rahmen ihres fünften Treffens Mitte November 2016 beschlossen hat. Auch wenn andere Themen die Zika-Problematik aus den Schlagzeilen verdrängt haben, ist das Thema keineswegs bei denen erledigt, die hier Verantwortung zu tragen haben – und das ist ein Stück weit beruhigend.
Therapie und/oder Impfung
Derzeit gibt es keine spezifische antivirale Therapie bei einer Infektion. Bei schweren Verläufen sollten die auftretenden Symptome entsprechend behandelt werden. Natürlich wird große Hoffnung in die Entwicklung von Impfstoffen gegen Zika gesetzt. Nachdem bereits gegen die Japanische Enzephalitis, gegen FSME und gegen Gelbfieber erfolgreiche Vakzinierungsansätze entwickelt wurden, die vor einer Infektion mit Flavi-Viren schützen, bestand eine gewisse Zuversicht, auch gegen andere Viren aus der Familie entsprechende Schutzmaßnahmen etablieren zu können. Jedoch sind die zu überwindenden Hürden gewaltig. Einige Viren der Familie erweisen sich als hartnäckig resistent gegen die Entwicklung einer offensichtlichen Impfstrategie. So existiert beispielsweise nach wie vor kein schützender Impfstoff gegen das Hepatitis-C-Virus, und die Vakzine Dengvaxia®, die mittlerweile in manchen Ländern Mittel- und Südamerikas gegen Dengue-Fieber eingesetzt wird, bietet auch nur einen mittelmäßigen Schutz.
In Mäusen und nicht-humanen Primaten konnte kürzlich mit verschiedenen Ansätzen eine Immunisierung gegen Zika erzielt werden, wobei neben inaktivierten Viren auch modifizierte Adenoviren, Plasmid-DNA und auch mRNA appliziert wurden. Allerdings zeigt der Nachweis neutralisierender Antikörper in den Tiermodellen noch nicht, ob die Immunisierung auch wirklich Menschen nachhaltig vor einer Infektion mit Zika-Viren schützen kann.
Problematisch ist, dass man nicht weiß, wieso eine Zika-Infektion in manchen Regionen viel häufiger mit einem angeborenen Zika-Syndrom assoziiert war als in anderen Gebieten. Beunruhigend ist auch, dass es Anzeichen gibt, dass ein Zweitkontakt mit einem Flavi-Virus bei Personen, die gegen eine Virus-Infektion geimpft sind, teils drastischer zu verlaufen scheint als bei Ungeimpften. Das liegt offensichtlich an dem komplexen Zusammenspiel zwischen unterschiedlichen Virus-Varianten und dem Immunsystem, das als Antikörper-abhängige Verstärkung (antibody-dependent enhancement, ADE) bezeichnet wird. Bei einer Zweitinfektion können Antikörper des Immunsystems dazu beitragen, die Viren im Körper zu verbreiten und heftigere Krankheitssymptome hervorzurufen. Es bleibt also Vorsicht geboten. Und es wird offen diskutiert, ob eine Impfung gegen Flavi-Viren nicht sogar kontraproduktiv sein könnte.
Fazit
In dem einen Jahr, in dem das Zika-Virus die Schlagzeilen eroberte, hat es sich uns als ein eigentlich lange bekannter Krankheitsverursacher mit vielen neuen Facetten präsentiert. Von Unbeteiligten wurden diese mit Entsetzen zur Kenntnis genommen. Für Betroffene bedeuteten sie vielfach eine Lebenskatastrophe. Dieses eine Jahr hat auch viele wichtige neue Erkenntnisse gebracht – aber viele andere Fragen bleiben nach wie vor unbeantwortet. Und natürlich wittern einige, darunter ganz prominent religiös motivierte Abtreibungsgegner, auch mal wieder eine Verschwörung. Obwohl es stiller geworden ist um diese Infektionskrankheit, ist sie bei Experten nach wie vor omnipräsent. Denn es gibt Herausforderungen zu meistern, bevor wir mit der nächsten Epidemie konfrontiert werden, was mit Sicherheit eintreten wird. |
Literatur
Bardina SV, Bunduc P, Tripathi S, Duehr J, Frere JJ et al. Enhancement of Zika virus pathogenesis by preexisting antiflavivirus immunity. Science 30. März 2017, doi: 10.1126/science.aal4365, [Epub ahead of print]
Calvet G, Aguiar RS, Melo AS, Sampaio SA, de Filippis I, Fabri A, Araujo ES, de Sequeira PC, de Mendonca MC, de Oliveira L et al. Detection and sequencing of Zika virus from amniotic fluid of fetuses with microcephaly in Brazil: a case study. Lancet Infect Dis 2016;16(6):653-660
Haddow AD, Schuh AJ, Yasuda CY, Kasper MR, Heang V et al. Genetic characterization of Zika virus strains: geographic expansion of the Asian lineage. PLoS Negl Trop Dis 2012;6(2):e1477
Ioos S, Mallet HP, Leparc Goffart I, Gauthier V, Cardoso T, Herida M. Current Zika virus epidemiology and recent epidemics. Med Mal Infect 2014;44(7):302-307
Larocca RA, Abbink P, Peron JP et al. Vaccine protection against Zika virus from Brazil. Nature 2016;536(7617):474-478
Dowd KA, Ko SY, Morabito KM et al. Rapid development of a DNA vaccine for Zika virus. Science 2016 ;354(6309):237-240
Musso D, Nhan T, Robin E, Roche C, Bierlaire D, Zisou K, Shan Yan A, Cao-Lormeau VM, Broult J. Potential for Zika virus transmission through blood transfusion demonstrated during an outbreak in French Polynesia, November 2013 to February 2014. Euro Surveill 2014;19(14):1-3
Song BH, Yun SI, Woolley M, Lee YM. Zika virus: History, epidemiology, transmission, and clinical presentation. J Neuroimmunol 3. März 2017, doi 10.1016/j.jneuroim.2017.03.001
Das Zika-Virus – Fakten. Gesellschaft für Virologie e.V., Stand 15. Juli 2016, www.g-f-v.org/node/438, aufgerufen am 7. April 2017

























0 Kommentare
Das Kommentieren ist aktuell nicht möglich.