
- DAZ.online
- DAZ / AZ
- DAZ 10/2020
- Zecken auf der Lauer
Beratung
Zecken auf der Lauer
Neue FSME-Risikogebiete ausgewiesen
Die Erreger der Frühsommer-Meningoenzephalitis (FSME) sind Viren aus der Familie der Flaviviridae, zu der auch die Erreger von Dengue-Fieber, Gelbfieber und West-Nil-Fieber gehören.
Das Virus wird auf den Menschen vor allem durch Zecken übertragen. Zecken gehören zum Stamm der Gliedertiere, zu denen auch Krebse und Insekten zählen, und unter diesen zur Klasse der Spinnentiere, Unterklasse Milben und Zecken. Ihre einzige Nahrung ist das Blut warmblütiger Tiere. Manche Zeckenarten bevorzugen bestimmte Wirte, grundsätzlich ist aber das Blut aller Warmblüter einschließlich des Menschen geeignet. Die Tiere sind sehr widerstandsfähig gegen Trockenheit, hohe und tiefe Temperaturen und Nahrungsmangel, manche Arten können viele Jahre bis zur nächsten Blutmahlzeit überleben.
Abb. 1: Zeckenarten Der gemeine Holzbock wird ca. 5 mm groß. Gut erkennbar beim Männchen (Mitte) ist der Schild auf dem Rücken. Die weibliche Zecke (links) erkennt man an der rot-bräunlichen Färbung des Körpers, ihr Schild ist weniger ausgeprägt. Größer und an den gestreiften Beinen gut erkennbar ist die tropische Hyalomma-Zecke (rechts).
Für über 95% der FSME-Infektionen in Deutschland ist der gemeine Holzbock (Ixodes ricinus), der zu den Schildzecken gehört, verantwortlich (Abb. 1). Er kommt überall vor, wo es Pflanzenwuchs gibt, auch in Gärten oder Parks in Städten ist er häufig anzutreffen. Der Holzbock „lauert“ in einer Höhe von weniger als einem Meter, meist 10 bis 50 cm über dem Boden, auf einem Grashalm, einem abgebrochenen Ast oder auf den äußeren Zweigen eines Strauches. Wenn sich ein Wirt nähert, wird dieser durch das sogenannte Hallersche Organ an den Vorderbeinen der Zecke, das auf Erschütterung und chemische Reizung (CO2, Milchsäure) reagiert, registriert. Der Parasit lässt sich durch den Wirt von seinem „Wachposten“ abstreifen und klammert sich an ihm fest. Andere Zeckenarten, wie die Auwald- und die Hyalommazecke krabbeln aktiv auf einen möglichen Wirt zu. Aber: Zecken lassen sich nie von Bäumen fallen und sie können auch nicht springen! In FSME-Verbreitungsgebieten tragen ungefähr 0,1 bis 0,5% der Ixodes-Zecken den Virus in sich, entsprechend liegt die Wahrscheinlichkeit durch einen Zeckenstich eine FSME-Infektion zu bekommen bei 1 : 50 bis 1 : 100. Dies bezieht auf die Personen, die von einer Zecke gestochen wurden, nicht auf die Gesamtbevölkerung. Zur Berechnung dienen die Meldungen von FSME-Erkrankungen an das Robert Koch-Institut. Im Zeitraum 2002 bis 2019 wurden 6515 Erkrankungen gemeldet (Stand: 16. Januar 2020). Vereinzelte Infektionen verursacht auch die Auwaldzecke (Dermacentor reticulatus).
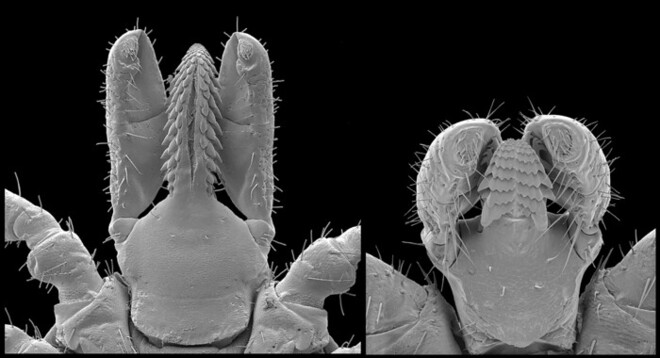
Abb. 2: Mundapparat der männlichen (rechts) und der weiblichen Zecke. Nach dem Schnitt mit den Beißklauen wird das sogenannte Hypostom in die verletzte Haut eingeführt. Das blutsaugende Mundwerkzeug ist ein zungenartiger, hohler und mit feinen Widerhaken besetzter Teil des Mundapparates.
Nachdem der Parasit einen Wirt erreicht hat, sucht er sich eine geeignete Stelle mit dünner Haut, gut durchblutet und gut versteckt. Das kann einige Stunden dauern. Dort versenkt er seinen Stechapparat, um Blut zu saugen. Dabei sticht die Zecke nicht direkt in die Blutbahn, sondern reißt mit den Mundwerkzeugen eine Wunde in die Haut (Abb. 2). Dadurch werden Kapillaren verletzt, aus denen Blut in die Wunde austritt. Ein spezieller Kleber und Widerhaken am Stechapparat (Hypostom) sorgen für guten Halt und ein anästhesierender Stoff, der über den Speichel in die Stichwunde abgegeben wird, ist dafür verantwortlich, dass der Wirt nichts merkt. Die Übertragung des FSME-Virus findet am Anfang des Saugaktes der Zecke statt: Es gelangt direkt nach dem Stich mit dem ersten Speichel in die Wunde. Erwachsene Zecken können bis zum Hundertfachen ihres Eigengewichtes an Blut aufnehmen (Abb. 3). Der Saugvorgang kann viele Stunden dauern. Dabei wird immer wieder Speichel in die Wunde abgesondert, der gerinnungshemmende Enzyme enthält. Wenn sich die Zecke vollgesaugt hat, zieht sie ihr Stechorgan aus der Wunde und lässt sich fallen.
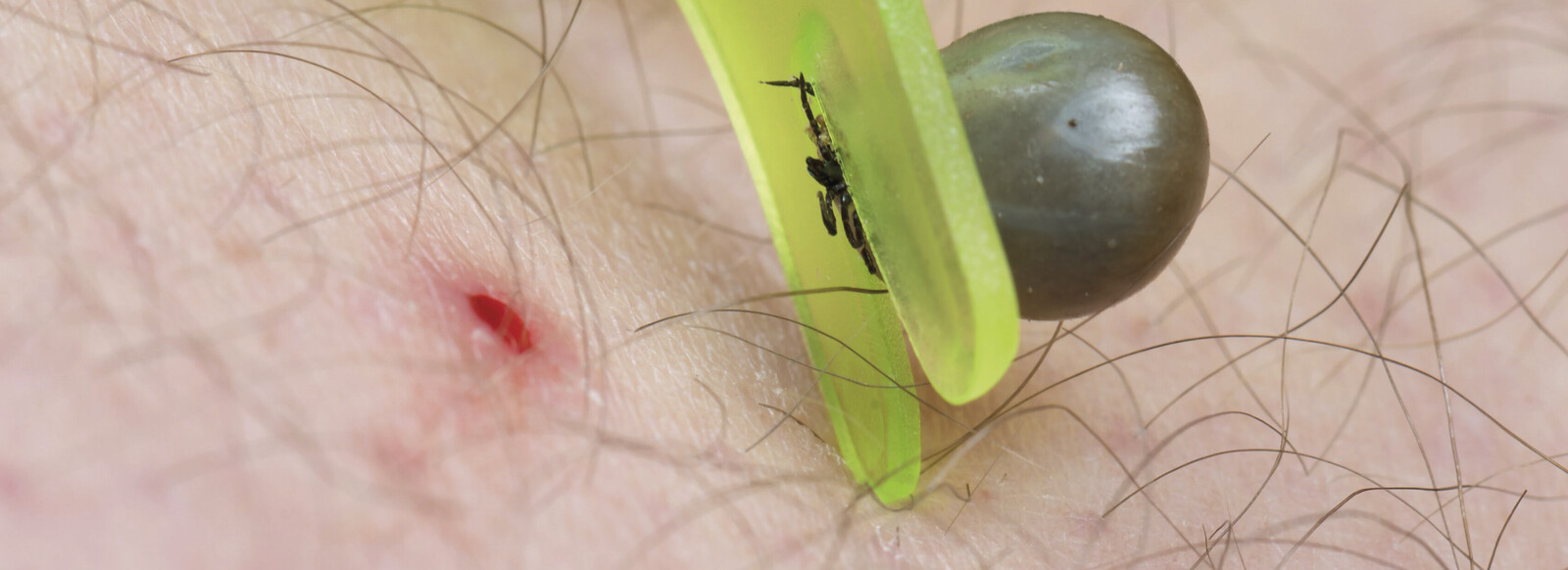
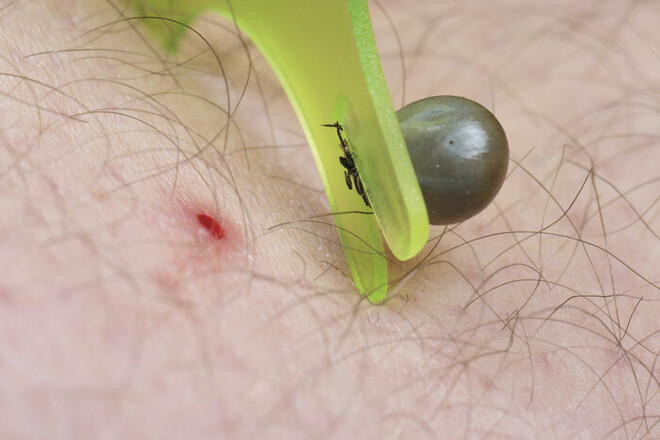
Abb. 3: Das Eigengewicht der Zecke steigt beim Saugakt um ein Vielfaches. Ist sie vollgesogen, lässt die Zecke sich vom Wirt abfallen. Entdeckt man sie vorher, sollte sie schnellstmöglich entfernt werden. Wichtig ist dabei, den Kopf mit dem Stechapparat komplett zu entfernen.
Nach einer Blutmahlzeit legt das Weibchen 2000 bis 3000 Eier ab, aus denen sich nach dem Schlüpfen erst Larven, dann Nymphen (geschlechtslose Zecken) und daraus adulte Zecken entwickeln. Vor jeder Entwicklungsstufe muss eine Blutmahlzeit erfolgen. Dadurch saugen Zecken an verschiedenen Wirten und übertragen daher mehr Krankheitserreger als andere tierische Parasiten. Alle Entwicklungsstadien, also Larven, Nymphen und weibliche Zecken können mit ihrem Speichel pathogene Viren und Bakterien übertragen.
Die Frühsommer-Meningoenzephalitis tritt – anders als man es aufgrund ihres Namens vermuten könnte – in Abhängigkeit von der Aktivität der virustragenden Zecken bevorzugt im Frühjahr und Sommer auf, häufig jedoch auch im Herbst. 2019 erfolgten die meisten FSME-Infektionen von Mai bis Oktober. Bei warmer Witterung (ab 5 bis 8°C) sind die Zecken auch im Winter und zeitigen Frühjahr aktiv und können eine Infektion verursachen.
Eine Übertragung von FSME-Viren kann in seltenen Fällen auch durch unpasteurisierte Milch von Ziege, Schaf und Kuh geschehen. Eine Infektion von Mensch zu Mensch ist nicht belegt.
Vorbeugung gegen Zeckenstiche
Wichtig ist schützende Kleidung, also lange Hosen und langärmelige Oberteile, sowie feste Schuhe und Strümpfe. Es ist eine zusätzliche Barriere, wenn man die Hose in die Strümpfe steckt. Auf heller Kleidung kann man eine krabbelnde Zecke leichter entdecken. Man sollte keine wilden Tiere, beispielsweise Igel, berühren, da diese häufig von Zecken befallen sind. Wenn man nach Hause kommt, sollte man die „Freiluft-Kleidung“ ausziehen und sich auf keinen Fall damit auf Polstermöbel setzen oder ins Bett legen. Außen auf der Kleidung sitzende Zecken können sich sonst in den Stofffalten verstecken und dort auf eine günstige Gelegenheit, zum Beispiel in der Nacht, warten. Am besten sucht man nach einem Aufenthalt in der Natur den Körper nach Zecken ab. Sollte eine Zecke gefunden werden, muss sie unbedingt sofort entfernt werden.
Bei Aufenthalt in Risikogebieten können Repellenzien zur Vorbeugung angewendet werden. Der Wirkstoff Icaridin gilt in Europa Mittel als der Wahl, da er bis zu vier Stunden Schutz vor Zecken bietet, meist gut verträglich und auch für Kinder ab zwei Jahren geeignet ist. Präparate sind beispielsweise Autan® Protection plus (20%) und Antibrumm® Classic (25%). Produkte mit geringerer Icaridin-Konzentration sind zur Zeckenabwehr nicht zu empfehlen.
Repellenzien richtig anwenden
- Das Zeckenschutzmittel lückenlos auf alle unbedeckten Körperteile auftragen.
- Kragen, Ärmelränder und Hosenbeine direkt mit dem Zeckenschutzmittel einsprühen, um eine zusätzliche Barriere zu schaffen.
- Hände nach der Anwendung waschen.
- Repellenzien sind nicht wasserfest und müssen nach dem Baden immer neu aufgetragen werden.
- Das Zeckenschutzmittel immer 15 bis 20 Minuten nach der Sonnencreme auftragen, damit keine gegenseitige Wirkminderung auftritt.
- Starkes Schwitzen, hohe Luftfeuchtigkeit und Abrieb verkürzen die Wirksamkeit der Repellenzien.
- Wirkdauer beachten und Anwendung rechtzeitig wiederholen (mittlerweile ist auf vielen Produkten die ungefähre Wirkdauer gegen Zecken angegeben, sie ist kürzer als die gegen Mücken, also genau lesen!).
- Repellenzien nicht auf Wunden, Schleimhäute oder gereizte Hautstellen, z. B. bei Sonnenbrand, auftragen.
- Die Einschränkungen für Schwangerschaft und Stillzeit, sowie kleine Kinder und Personen mit Atemwegserkrankungen und Allergien beachten.
Diethyltoluolamid (DEET), beispielsweise in Antibrumm® forte (30%), Care-plus® Anti-Insect DEET 40% und Nobite® Hautspray (50%), schützt je nach Konzentration zwei bis fünf Stunden vor Zecken. Die meisten DEET-haltigen Produkte dürfen nicht in Schwangerschaft, Stillzeit und bei Kindern unter zwei Jahren angewendet werden. Es kann zu Haut- und Schleimhautreizungen und allergischen Reaktionen kommen. Bei unsachgemäßer Anwendung ist der Wirkstoff neurotoxisch. Diethyltoluolamid greift Kunststoff an, daher sollte z. B. der Kontakt mit Sonnenbrillen und Uhren vermieden werden. Mischungen von ätherischen Ölen bieten keinen zuverlässigen Schutz vor Zecken. Sie können hautreizend wirken und besitzen Allergisierungspotenzial, das durch Sonnenexposition verstärkt wird.
Tipps zur Zeckenentfernung
- Ruhe bewahren!
- Zecke so schnell wie möglich und möglichst vollständig entfernen! Hierbei die Zecke möglichst dicht an der Haut fassen und langsam herausziehen, leichtes Rütteln oder Drehen kann das Entfernen erleichtern, ein Herausdrehen wird nicht mehr empfohlen. Am besten geeignet sind eine spitze Pinzette oder eine Zeckenkarte. Zeckenzangen oder -schlingen eignen sich eher für adulte Zecken, weniger für Larven oder Nymphen.
- Die Einstichstelle auf vollständige Entfernung der Zecke kontrollieren!
- Falls Teile der Zecke in der Wunde stecken bleiben, können diese chirurgisch wie ein Splitter entfernt werden, sie werden aber oft auch vom Körper in den nächsten Tagen abgestoßen!
- Die Einstichstelle anschließend mit einem Desinfektionsmittel abtupfen!
- Die Zecke niemals mit Öl, Klebstoff, Nagellackentferner oder Alkohol abtöten oder zerquetschen; im Todeskampf entleert die Zecke ihren Darminhalt in die Wunde, wodurch das Risiko einer Infektion mit Borrelien (Borrelia burghdorferi, Erreger der Lyme-Borreliose) steigt!
- Die Einstichstelle beobachten und das Datum des Zeckenstiches notieren! Wenn einige Tage bis Wochen danach eine ringförmige Rötung, das sogenannte Erythema migrans oder die Wanderröte, an der Einstichstelle oder an einer anderen Hautstelle auftaucht, sollte umgehend ein Arzt aufgesucht werden. Die Rötung kann ein Hinweis auf eine Borrelien-Infektion sein, die mit einer Antibiotika-Therapie behandelt werden kann.
Vorkommen der FSME-Viren
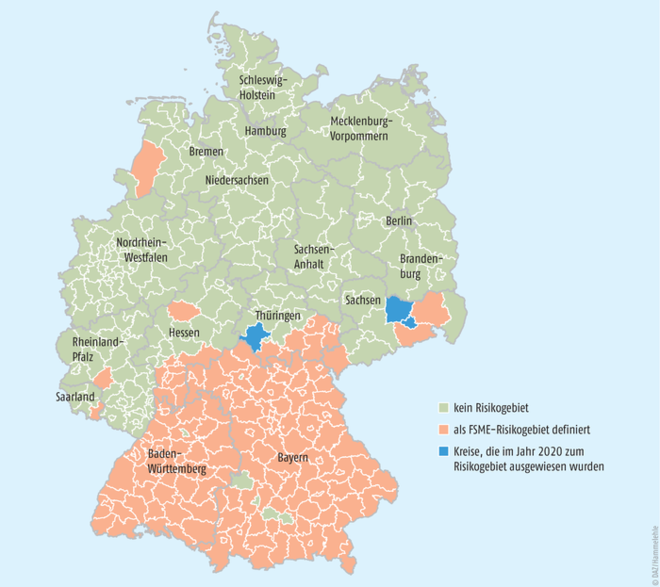
Zecken, die FSME-Viren enthalten, kommen in vielen europäischen Ländern und in Asien vor. In Europa befinden sich die wichtigsten Endemiegebiete in Österreich, Polen, Tschechischer und Slowakischer Republik, in den baltischen Ländern, Schweden, im europäischen Teil Russlands, in Ungarn, Kroatien, Slowenien und Albanien. Die größte Verbreitung in Deutschland hat das Virus in Baden-Württemberg, Bayern, im südlichen Hessen und in Thüringen. In Rheinland-Pfalz, Saarland und Sachsen sind nur einzelne Landkreise betroffen. Das Robert Koch-Institut veröffentlicht jährlich eine Karte der Risikogebiete in Deutschland (s. Abb. 4).
Abb. 4: FSME-Risikogebiete 2020 sind in Sachsen der Stadtkreis Dresden und der Landkreis Meißen sowie in Thüringen der Landkreis Schmalkalden-Meiningen hinzugekommen, Stand Januar 2020, [Robert Koch-Institut, www.rki.de]
Das Krankheitsbild der Frühsommer-Meningoenzephalitis
Die Inkubationszeit beträgt meist sieben bis 14 Tage, vereinzelt bis zu 28 Tage. Die Erkrankung verläuft zweiphasig:
1. Phase: Sie beginnt mit einer bis zu einer Woche dauernden Prodomalphase. Die Symptome sind unspezifisch grippeähnlich mit Kopfschmerzen, Fieber und eventuell gastrointestinalen Beschwerden.
2. Phase: Nach einem beschwerdefreien Intervall von bis zu sieben Tagen ist der Beginn der zweiten Phase durch einen erneuten Fieberanstieg gekennzeichnet. Zusätzlich treten die spezifischen neurologischen Symptome der Krankheit auf: Meningitis (Hirnhautentzündung), Enzephalitis (Entzündung des Gehirns) oder Myelitis (Entzündung des Rückenmarks oder seltener des Knochenmarks) oder Kombinationen. Allerdings verlaufen ca. 70 bis 95% der Infektionen asymptomatisch oder es tritt nur die erste Phase der Krankheit auf. Schwere Krankheitsverläufe treten fast nur bei Erwachsenen auf, ab 40 Jahren ist das Risiko hierfür deutlich erhöht. Es kann zu lang andauernden neurologischen Ausfällen kommen, die meist als Paresen (mehr oder weniger ausgeprägte unvollständige Lähmungen, von denen ein Muskel, eine Muskelgruppe oder auch eine Extremität betroffen sein kann), aber auch als Anfallsleiden oder lange andauernde Kopfschmerzen auftreten. Bei mehr als einem Drittel der an der zweiten Phase Erkrankten bleiben dauerhafte neurologische Schäden, doch bei der Mehrzahl der Betroffenen heilen auch schwere Verläufe noch völlig ab. Für ca. 1% der Erkrankten mit Beteiligung des zentralen Nervensystems endet die Krankheit tödlich. Da die Krankheit nicht von Mensch zu Mensch übertragen wird, sind besondere Maßnahmen für Kontaktpersonen nicht notwendig. Der direkte oder indirekte Erregernachweis im Zusammenhang mit einer akuten Infektion ist meldepflichtig. 2019 wurden bei 52% der gemeldeten Infektionen neurologische Symptome festgestellt. Zwei der Erkrankten im Seniorenalter starben an der Erkrankung.
Therapie
Eine kausale Therapie der FSME ist nicht möglich. Die Behandlung erfolgt rein symptomatisch. Analgetika werden gegen Kopfschmerzen und Fieber eingesetzt. Wenn neurologische Funktionsstörungen auftreten, werden diese mit Krankengymnastik, Logopädie und Ergotherapie behandelt.
FSME-Impfung
Die Impfung ist vorgesehen für Einwohner und Besucher von FSME-Risikogebieten, die dauernd oder vorübergehend Zecken ausgesetzt sind. Dabei kann die Exposition beruflich bedingt sein, zum Beispiel bei Forstarbeitern, Landwirten und Gärtnern, oder im Rahmen von Freizeitaktivitäten bestehen. Die Impfung erfolgt vorbeugend, eine postexponenzielle Immunprophylaxe ist nicht möglich. Das FSME-Virus ist ein RNA-Virus, der in drei Subtypen (westlich, östlich und fernöstlich) vorkommt. Die Immunantwort richtet sich gegen das Glykoprotein E der Lipidhülle. Die aktive Immunisierung schützt gegen alle drei Subtypen.
Nach der aktuellen Leitlinie besteht die Grundimmunisierung aus drei Impfungen, die ersten beiden erfolgen im Abstand von ein bis drei Monaten, die dritte nach neun bis zwölf Monaten. Danach besteht der Impfschutz für mindestens drei Jahre. Die erste Auffrischimpfung sollte nach drei Jahren erfolgen, weitere sind bei unter 50-Jährigen spätestens nach fünf Jahren, bei über 50-Jährigen nach drei Jahren erforderlich. In Österreich wird die Altersgrenze für die Auffrischimpfung für den verkürzten Schutz bei 60 Jahren gesetzt. In der Schweiz wird nur alle zehn Jahre eine Auffrischung empfohlen. Die Angaben in den Fachinformationen konkretisieren die Leitlinie und geben zusätzlich Informationen für eine Schnellimpfung bei kurzfristigem Aufenthalt in einem Risikogebiet (s. Tab. 1).
Fertigarzneimittel | Altersgruppe | Impfschema | |
|---|---|---|---|
Standardimpfung | Schnellimpfung | ||
Encepur® Erwachsene | ab 12 Jahren | 1. Impfdosis = Tag Null 2. Impfdosis: 1 bis 3 Monate später 3. Impfdosis: 9 bis 12 Monate später 1. Auffrischimpfung: 3 Jahre später | 1. Impfdosis = Tag Null 2. Impfdosis: 7 Tage später 3. Impfdosis: 21 Tage nach der ersten Dosis 1. Auffrischimpfung: 12 bis 18 Monate später |
Encepur® Kinder | ab 1 Jahr bis einschließlich 11 Jahre | ||
Auffrischimpfungen: alle 5 Jahre (< 50 Jahre) alle 3 Jahre (≥ 50 Jahre) | |||
FSME-Immun® Erwachsene | ab 16 Jahren | 1. Impfdosis = Tag Null 2. Impfdosis: 1 bis 3 Monate später 3. Impfdosis: 5 bis 12 Monate später 1. Auffrischimpfung: 3 Jahre später | 1. Impfdosis = Tag Null 2. Impfdosis: 14 Tage später 3. Impfdosis: 5 bis 12 Monate später 1. Auffrischimpfung: 3 Jahre später |
FSME-Immun® Junior | von 1 bis 15 Jahre | ||
Auffrischimpfungen: alle 5 Jahre (< 60 Jahre) alle 3 Jahre (≥ 60 Jahre | |||
Eine akute Erkrankung und eine allergische Reaktion bei einer vorangegangenen FSME-Impfung sind Kontraindikationen. Für die Schwangerschaft liegen keine Erfahrungen vor, daher sollte nur nach sorgfältiger Nutzen-Risiko-Abwägung geimpft werden. Wird eine Auffrischimpfung vergessen, muss keine komplette Grundimmunisierung durchgeführt werden. Das Vorgehen richtet sich nach Anzahl der vorangegangenen Impfungen:
- eine frühere Impfung: zwei Impfungen im Abstand von fünf bis zwölf Monaten, dann erste Auffrischimpfung nach drei Jahren, weitere je nach Alter alle drei oder fünf Jahre,
- zwei frühere Impfungen: eine FSME-Impfung, erste Auffrischimpfung nach drei Jahren, weitere je nach Alter alle drei oder fünf Jahre,
- drei frühere Impfungen: eine FSME-Impfung, weitere Auffrischimpfungen je nach Alter alle drei oder fünf Jahre,
- vier oder mehr frühere Impfungen: FSME-Impfung je nach Alter drei oder fünf Jahre nach der letzten Impfung.
Weitere durch Zecken übertragene Infektionskrankheiten
Seit 2007 findet man die eigentlich in Asien und Afrika verbreitete Hyalomma-Zecke auch in einigen Regionen in Deutschland. 2018 wurden insgesamt 19 Exemplare aus acht unterschiedlichen Bundesländern (Bayern, Baden-Württemberg, Hessen, Rheinland-Pfalz, Nordrhein-Westfalen, Brandenburg, Berlin und Schleswig-Holstein) dem RKI übergeben, 2019 fünf (Berlin, Baden-Württemberg, Sachsen und Nordrhein-Westfalen; Stand Dezember 2019). Es waren die beiden Arten Hyalomma rufipes und Hyalomma marginatum. Hyalomma-Zecken sind ungefähr doppelt so groß wie der gemeine Holzbock und haben gestreifte Beine. Sie krabbeln aktiv auf ihren Wirt zu. Diese Zecken können das Krim-Kongo-Virus, das beim Menschen das schwere, bisweilen sogar tödliche Krim-Kongo-Hämorrhagische-Fieber (CCHF) verursacht, übertragen. Allerdings wurde das Virus in keiner der untersuchten Zecken gefunden. Dagegen war in einigen Exemplaren das Bakterium Rickettsia aeschlimanni nachweisbar, dass das Zecken-Fleckfieber auslösen kann. Wahrscheinlich sind die Spinnentiere mit Zugvögeln nach Deutschland gelangt. Ob sie hier eine stabile Population aufbauen können, kann noch nicht vorhergesagt werden. |
Literatur
[1] Erregersteckbrief FSME. Bundeszentrale für Gesundheitliche Aufklärung, www.infektionsschutz.de, letzte Aktualisierung 23. April 2018
[2] Hagedorn D. Fund von Zecken der Gattung Hyalomma in Deutschland. Epid Bull 2019;7:70-71, DOI 10.25646/5893
[3] Kaiser R et al. Frühsommer-Meningoenzephalitis (FSME). S1-Leitlinie für Diagnostik und Therapie in der Neurologie, hrsg. von der Kommission Leitlinien der deutschen Gesellschaft für Neurologie, 2016, www.dgn.org/leitlinien, Abruf am 20. Februar 2020
[4] Ratgeber FSME (Frühsommer-Meningoenzephalitis). Robert Koch-Institut, www.rki.de, Stand 2018
[5] FSME: Risikogebiete in Deutschland (Stand Januar 2019) und Bewertung des örtlichen Krankheitsrisikos. Epid Bull 2019;7:57-70, DOI 10.25646/5892.2, Robert Koch-Institut, www.rki.de
[6] FSME: Risikogebiete in Deutschland (Stand Januar 2020) und Bewertung des örtlichen Krankheitsrisikos, Epid Bull 2020;8:3-19, DOI 10.25646/6510, Robert Koch-Institut, www.rki.de
[7] Karte FSME-Risikogebiete in Deutschland 2020, Auszug aus Epid Bull 2020;8:3-19, Robert Koch-Institut, www.rki.de
[8] Fachinformationen zu Encepur® und FSME-Immun®
























0 Kommentare
Das Kommentieren ist aktuell nicht möglich.