
- DAZ.online
- News
- Pharmazie
- Herpes zoster nach ...
Gürtelrose teils schwer zu diagnostizieren
Herpes zoster nach Impfung?
Stuttgart - 02.04.2024, 17:50 Uhr
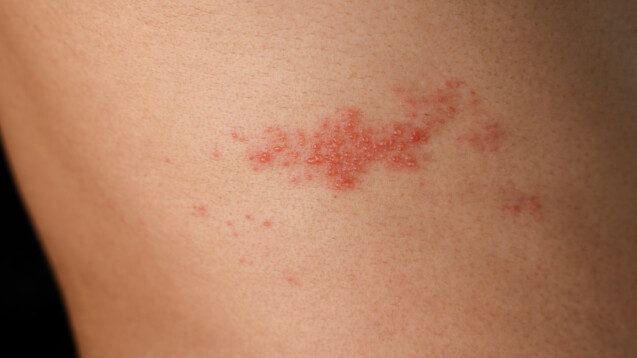
Ist das wirklich eine Gürtelrose? Eine PCR-Analyse kann Sicherheit geben. (Foto: Suriyawut / AdobeStock)
Auch wenn er bei COVID-19-Impfungen zeitnah entkräftet wurde – nicht erst in der Corona-Pandemie war der Verdacht aufgekommen, dass eine Impfung Gürtelrose auslösen könnte: Bereits 2019 waren Fälle berichtet worden, in denen Patient:innen nach einer Shingrix-Impfung, die gegen Herpes zoster schützen soll, scheinbar und zeitnah an eben diesem erkrankten. Eine Studie kommt nun aber zu dem Ergebnis, dass kein kausaler Zusammenhang zwischen Shingrix-Impfung und einer Gürtelrose besteht.
Allen Personen ab 60 Jahren wird die Gürtelrose-Schutzimpfung mit dem Totimpfstoff Shingrix® seit Dezember 2018 als Standardimpfung empfohlen – ebenso Personen mit einer Grunderkrankung oder Immunschwäche bereits ab 50 Jahren [1].
Im August 2019 rief die Arzneimittelkommission der deutschen Ärzteschaft (AkdÄ) dazu auf, Nebenwirkungen nach einer Shingrix®-Impfung zu melden. Der AkdÄ waren Fälle berichtet worden, in denen Patient:innen in engem zeitlichem Zusammenhang mit einer Shingrix®-Impfung an Herpes zoster (HZ) erkrankten [2]. Im April 2020 rief das Paul-Ehrlich-Institut (PEI) dann zur Teilnahme an einer Studie auf, in der geklärt werden sollte, ob es sich in den beschriebenen Fällen tatsächlich um die Reaktivierung des Varizella-Zoster-Virus (VZV) als potenzielle Nebenwirkung von Shingrix® handelt [3].
Über die Ergebnisse dieser Anwendungsbeobachtung wird nun im „Bulletin zur Arzneimittelsicherheit“ (Ausgabe 1, März 2024) berichtet – demnach besteht kein kausaler Zusammenhang zwischen Impfung und Herpes-zoster-Erkrankung:
„Die Ergebnisse dieser Anwendungsbeobachtung deuten nicht auf einen kausalen, sondern lediglich einen zeitlichen Zusammenhang mit der Shingrix-Impfung hin. Aktuell sind keine Maßnahmen zur Minimierung des Risikos für Impfreaktionen nach Shingrix-Gabe erforderlich.“
Bulletin zur Arzneimittelsicherheit, Ausgabe 1 vom März 2024
Dieses Ergebnis stützt sich auf insgesamt 80 Verdachtsfälle, von denen 27 mittels PCR positiv auf das VZV (Varizella-Zoster-Virus) getestet werden konnten. In allen 27 Fällen soll der Wildtyp des VZV genotypisiert worden sein, also nicht das Impfvirus.
Unter den 53 VZV-negativen Proben wurden zwei positiv auf HSV-1 sowie fünf positiv auf HSV-2 getestet (Herpes-simplex-Virus). Acht Proben wurden von der Analyse ausgeschlossen, weil das negative PCR-Ergebnis angezweifelt werden konnte (die Proben waren nicht innerhalb von 14 Tagen nach Auftreten der Symptome entnommen worden) [4].
Zweite Impfdosis ist wichtig!
Erste Symptome sollen in den ersten Wochen nach der ersten oder unmittelbar nach der zweiten Dosis von Shingrix® aufgetreten sein – „also zu einem Zeitpunkt, als der Impfschutz durch die Impfserie noch nicht vollständig war“, heißt es im Bulletin [4]. Die Herpes-zoster-Impfung besteht aus zwei Impfdosen im Abstand von mindestens zwei bis maximal sechs Monaten [5]. Shingrix® gilt als äußerst reaktogener Impfstoff. Deshalb soll bei der Impfung darauf hingewiesen werden, dass die Impfreaktionen nur von kurzer Dauer sind und die zweite Impfdosis sehr wichtig ist [6].
Gürtelrose schwer zu diagnostizieren?
Die Anwendungsbeobachtung hat laut den Bulletin-Autor:innen außerdem gezeigt, dass es schwierig ist, eine Gürtelrose ohne eine PCR-Untersuchung auf VZV von anderen Hauterscheinungen zu unterscheiden: In der Hälfte der Fälle sei die von den behandelnden Ärzten gemeldete HZ/Varizella-Diagnose nicht bestätigt worden [4]. Das Robert Koch-Institut erklärt hingegen auf seinem Internetauftritt (Stand 2017): „Erkrankungen an Varizellen und Herpes zoster sind in der Regel durch ein typisches klinisches Bild gekennzeichnet“. Eine spezifische Diagnostik sei somit nur in ausgewählten Fällen erforderlich [5]. In der „S2k-Leitlinie Diagnostik und Therapie des Zoster und der Postzosterneuralgie“ (gültig bis Mai 2024) heißt es:
„Die rein klinische Diagnose des Zoster hat in Untersuchungen, in denen die Diagnose im Labor bestätigt wurde, eine Spezifität von 60-90 %, je nach Ausprägung und Lokalisation. Differentialdiagnostisch muss an Herpes-simplex-Virus-Infektionen (HSV-1 vor allem im Kopf-/Halsbereich, HSV-2 insbesondere im Lumbosakralbereich) sowie zosteriforme dermatologische Erkrankungen gedacht werden.“
S2k-Leitlinie Diagnostik und Therapie des Zoster und der Postzosterneuralgie, Stand: 24.05.2019
Typisch für Herpes zoster ist, dass die Haut-Läsionen durch Schmerzen und Missempfindungen begleitet werden. Da diese meist schon einige Tage vor den Hauterscheinungen beginnen, kann jedoch auch die Schmerzsymptomatik zu Fehldiagnosen führen [7].
Mehr zum Thema
Deutsche Gesellschaft für Neurologie
Kein erhöhtes Risiko für Gürtelrose nach COVID-Impfung

Mögliche Pathomechanismen
Zoster-artige Hautläsionen nach Impfung – ein kausaler Zusammenhang?
Literatur
[1] Empfehlungen der Ständigen Impfkommission. Epidemiologisches Bulletin 4/2024, www.rki.de/DE/Content/Kommissionen/STIKO/Empfehlungen/Impfempfehlungen_node.html
[2] Moll D. Herpes-zoster-Erkrankungen nach Shingrix-Impfung. DAZ.online 23.08.2019, www.deutsche-apotheker-zeitung.de/news/artikel/2019/08/23/herpes-zoster-erkrankungen-nach-shingrix-impfung
[3] Moll D. Studie des PEI zu schweren Hautreaktionen nach Shingrix-Impfung. DAZ.online 21.04.2020, www.deutsche-apotheker-zeitung.de/news/artikel/2020/04/21/studie-des-pei-zu-schwere-hautreaktionen-nach-shingrix-impfung-nbsp
[4] Bulletin zur Arzneimittelsicherheit, Ausgabe 1 vom März 2024, www.bfarm.de/DE/Aktuelles/Publikationen/Bulletin/Ausgaben/2024/1-2024.html?nn=594982
[5] RKI-Ratgeber Windpocken (Varizellen), Gürtelrose (Herpes zoster), Stand: 01.08.2017, www.rki.de/DE/Content/Infekt/EpidBull/Merkblaetter/Ratgeber_Varizellen.html
[6] Internetseite des Robert Koch-Instituts.Gürtelrose (Herpes zoster): Antworten auf häufig gestellte Fragen zu Erkrankung und Impfung, 13.12.2018, www.rki.de/SharedDocs/FAQ/Herpes_zoster/FAQ-Liste.html
[7] S2k-Leitlinie Diagnostik und Therapie des Zoster und der Postzosterneuralgie, Stand: 24.05.2019, gültig bis: 23.05.2024, register.awmf.org/de/leitlinien/detail/013-023






















0 Kommentare
Das Kommentieren ist aktuell nicht möglich.